Diabetes type 2 er den hyppigste formen for diabetes og utgjør opptil 90 prosent av alle diabetestilfeller. Tilstanden skyldes en kombinasjon av utilstrekkelig produksjon av insulin og redusert virkning av insuling på vevet. Tradisjonelt har diabetes type 2 vært en sykdom som oppstår i godt voksen alder, men kan nå også sees hos barn og ungdom som følge av økt forekomst av fedme i ung alder.
Årsaker
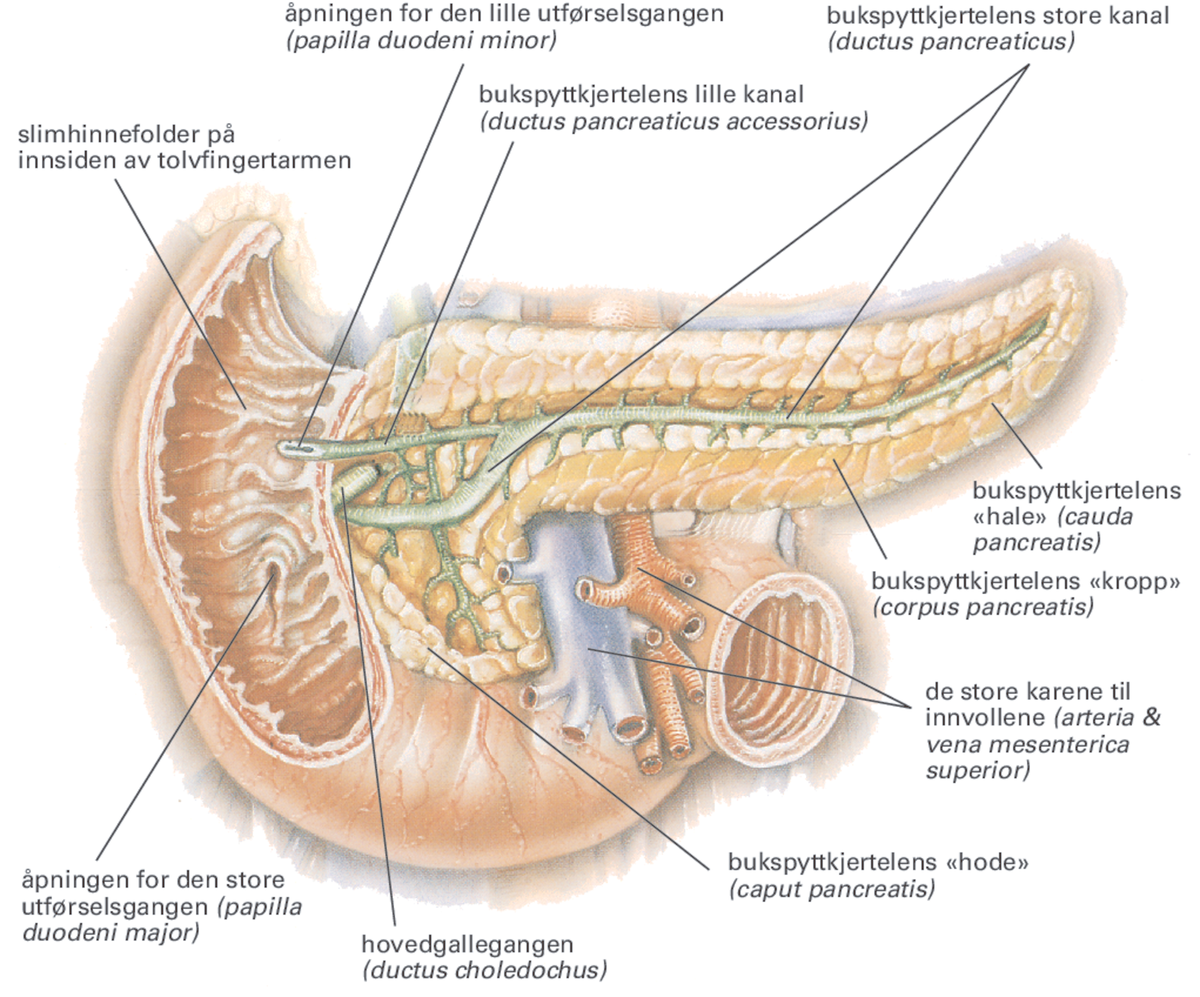
Bukspyttkjertelen (pancreas) produserer normalt insulin, som bidrar til at kroppens celler tar opp næring. Ved diabetes type 2 er denne produksjonen redusert. Her er bukspyttkjertelen og tolvfingertarmen (duodenum) illustrert.
Diabetes type 2 skyldes dels at bukspyttkjertelen har for liten evne til å produsere tilstrekkelig insulin, og dels at insulinet i kroppen har redusert virkning (insulinresistens). Når insulinet har redusert virkning, kreves mer insulin for å holde blodsukkeret normalt. Dersom bukspyttkjertelen ikke klarer å øke insulinproduksjonen, vil blodsukkeret stige og diabetes utvikles. Diabetes type 2 utvikles som regel over flere år. Prosessen starter gjerne med vektoppgang og utvikling av insulinresistens.
Insulinresistens og lav insulinproduksjon foreligger i ulik grad hos ulike pasienter, og det er nå foreslått å dele diabetes type 2 inn i ulike undergrupper blant annet basert på graden av insulinresistens og svekket insulinproduksjon.
Det er flere ting som kan bidra til å forårsake insulinresistens og utilstrekkelig insulinproduksjon. Arvelige forhold bidrar, og risikoen for diabetes type 2 er flere ganger økt dersom nære slektninger (foreldre eller søsken) har sykdommen. Ugunstige forhold i fosterlivet kan kanskje også disponere for sykdommen. Insulinresistens er i tillegg i vesentlig grad et resultat av fedme og fysisk inaktivitet. Ansamling av fettstoffer i insulinets målorganer synes å være en viktig mekanisme for utvikling av insulinresistens.
Først vil blodsukkernivået stige etter måltid, da insulinbehovet er størst. Etter hvert vil også fastende blodsukker stige. I fasen før diabetes utvikles, vil blodsukker og HbA1c ligge i en gråsone mellom normale verdier og de verdiene som definerer diabetes. En tilstand med slike verdier kalles ofte for 'intermediær hyperglykemi' eller 'prediabetes'. Begrepet 'nedsatt glukosetoleranse' betyr at blodsukkeret er forhøyet to timer etter en sukkerbelastningstest, men ikke så høyt at det kvalifiserer til diagnosen diabetes.
Symptomer
Diabetes type 2 i tidlig fase, da blodsukkeret er kun lett forhøyet, gir lite eller ingen symptomer, men kan likevel lede til senkomplikasjoner på lang sikt. Diabetes type 2 med kraftig forhøyet blodsukker vil gi liknende symptomer som diabetes type 1 med blant annet økt vannlating og tørste.
Diagnostikk
Diagnosen diabetes stilles vanligvis ved måling av glykert hemoglobin (HbA1c) i blodprøve. HbA1c gir informasjon om gjennomsnittsblodsukkeret de siste fire til tolv ukene, og verdi på 48 millimol per mol (mmol/mol) (6,5 prosent) eller mer betyr at man har diabetes. HbA1c-målingen kan gi feil resultat blant annet hvis man har anemi eller hvis diabetes har utviklet seg veldig raskt.
Diabetes kan også påvises ved å måle blodsukker på minst 7,0 millimol per liter (mmol/l) i fastende blodprøve eller minst 11,1 mmol/l to timer etter en sukkerbelastningstest med inntak av 75 gram glukose oppløst i vann. Disse grenseverdiene er satt fordi høyere nivå medfører økt risiko for diabetiske senkomplikasjoner. Sukkerbelastningstest utføres nå nesten bare ved spørsmål om svangerskapsdiabetes.
Når diabetes er påvist, er neste steg å finne ut hvilken diabetestype som foreligger. Oftest vil det dreie seg om å skille mellom diabetes type 1 og type 2. Diabetes type 1 kan som regel påvises ved blodprøve som måler antistoffer mot komponenter av bukspyttkjertelens betaceller. Disse antistoffene er uttrykk for den autoimmune betennelsen som foregår ved diabetes type 1.
Forebygging av diabetes type 2
Diabetes type 2 kan forebygges ved intensive livsstilsendringer med kostendringer, fysisk aktivitet og vektreduksjon. Anbefalte kostendringer inkluderer mindre energitett mat, mindre inntak av raffinert korn og sukker, økt inntak av hele korn og fiber, grønnsaker og frukt, og redusert inntak av hardt fett til fordel for mykt fett.
Hos personer som står i fare for å utvikle diabetes type 2, er intensive livsstilsendringer vist å redusere risikoen for å få diabetes med 50 til 60 prosent på kort sikt (over tre år), og med 30 til 40 prosent på lang sikt (over 7 til 20 år).
Selv om mange vil utvikle diabetes på lang sikt, vil en utsettelse av diabetes i mange år innebære en langsiktig helsegevinst. Livsstilsendringene forebygger diabetes ved å redusere insulinresistens. Hos personer med fedme som står i fare for å utvikle diabetes, synes en varig vektreduksjon på minst fem prosent å være nødvendig for at diabetes skal forebygges.
Behandling av diabetes type 2
Hos personer med diabetes type 2 bør kostendringer, mosjonstiltak og vektreduksjon (ved overvekt og fedme) være det grunnleggende i behandlingen. I milde tilfeller eller tidlig fase kan dette være tilstrekkelig til å holde blodsukkeret godt regulert. Ved diabetes type 2 er det dessuten dokumentasjon for gunstig effekt av kost med lav glykemisk indeks, moderat karbohydratredusert kost og tradisjonell middelhavskost. Ved overvekt eller fedme er det et mål å oppnå minst fem til ti prosent varig vektreduksjon.
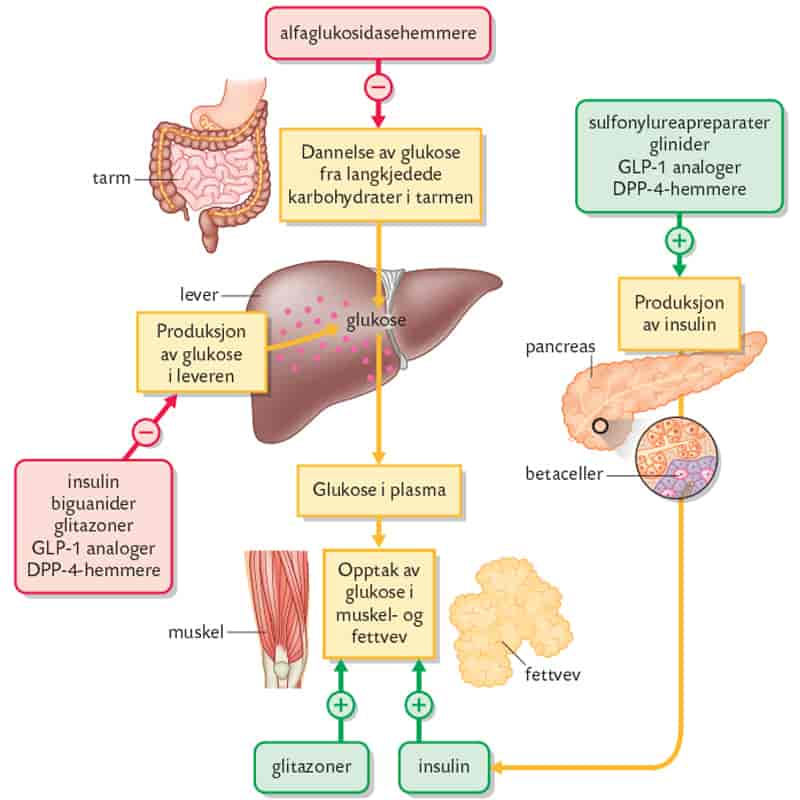
Dersom livsstilstiltak ikke er tilstrekkelig til å holde blodsukkeret godt regulert, starter man i tillegg med blodsukkersenkende legemidler. Førstevalget er tablettbehandling med metformin, som fører til bedre insulinfølsomhet. Dersom metformin ikke har tilstrekkelig effekt, eller dersom metformin ikke kan brukes, finnes nå en rekke andre tablettbehandlinger:
- Sulfonylureaderivater stimulerer betacellene til å lage mer insulin.
- SGLT2-hemmere øker nyrenes utskilling av glukose.
- DPP-4-hemmere hemmer nedbrytningen av inkretinhormoner, en gruppe hormoner som frigjøres fra tarmen og som øker insulinfrisettingen.
- GLP-1-analoger gis som injeksjoner i underhuden; de etterlikner glukagonliknende peptid-1, et inkretinhormon, og øker insulinfrisettingen.
Ofte kombineres ulike blodsukkersenkende medisiner for at effekten skal bli god nok.
Blodsukkersenkende legemidler som sjelden benyttes (dels på grunn av bivirkninger), er akarbose, som hemmer nedbryting og oppsuging av karbohydrater fra tarmen, og glitazoner (tiazolidindioner), som fører til økt insulinfølsomhet.
Insulinbehandling av diabetes type 2
En del personer med diabetes type 2 vil etter hvert trenge insulinbehandling for å holde blodsukkeret godt nok regulert. Insulinbehandling kan gis i tillegg til tablettbehandling. Ved insulinbehandling ved diabetes type 2 gis som regel langsomtvirkende insulinanalog eller middels langtidsvirkende insulin én til to ganger i døgnet. Iblant gis i tillegg måltidsinsulin som ved diabetes type 1.
Behandlingsmål hos de fleste vil være HbA1c omkring 53 mmol/mol (7,0 prosent). Hos en del personer, særlig yngre med kort sykdomsvarighet, vil lavere behandlingsmål (HbA1c omkring 48 mmol/mol, 6,5 prosent) være aktuelt. Høyere behandlingsmål kan være aktuelt ved lang sykdomsvarighet, høy risiko for hypoglykemi og hos personer som har reduserte leveutsikter på grunn av andre sykdommer. Kontroller for diabetes type 2 skjer i hovedsak hos fastlege.
Komplikasjoner ved diabetes
Diabetes kan medføre både akutte komplikasjoner og kroniske komplikasjoner (senkomplikasjoner). Mye av oppfølgingen og behandlingen av diabetes er rettet mot å forhindre utvikling av komplikasjoner.
Les mer om akutte komplikasjoner og senkomplikasjoner ved diabetes mellitus.
Les mer i Store norske leksikon
Eksterne lenker




Kommentarer
Kommentarer til artikkelen blir synlig for alle. Ikke skriv inn sensitive opplysninger, for eksempel helseopplysninger. Fagansvarlig eller redaktør svarer når de kan. Det kan ta tid før du får svar.
Du må være logget inn for å kommentere.