Antistoffer er proteiner i kroppen som binder til smittestoffer og bidrar i bekjempelse av infeksjoner. Med smittestoffer menes i denne sammenhengen mikroorganismer, som virus, bakterier, sopp og parasitter. Antistoffer virker som et bindeledd mellom et smittestoff og bestanddeler av immunforsvaret, og kan dermed forsterke immunforsvarets evne til å drepe smittestoffet.
Faktaboks
- Også kjent som
-
immungloubliner (Ig), løselige immunglobuliner, gammaglobuliner
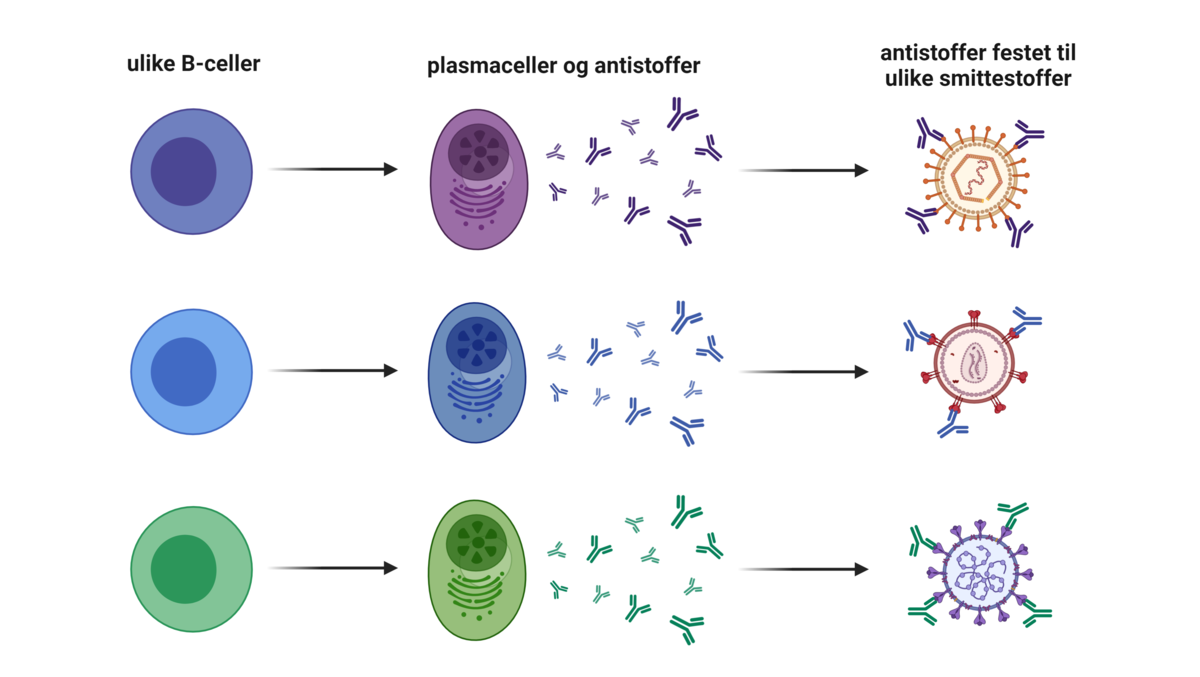
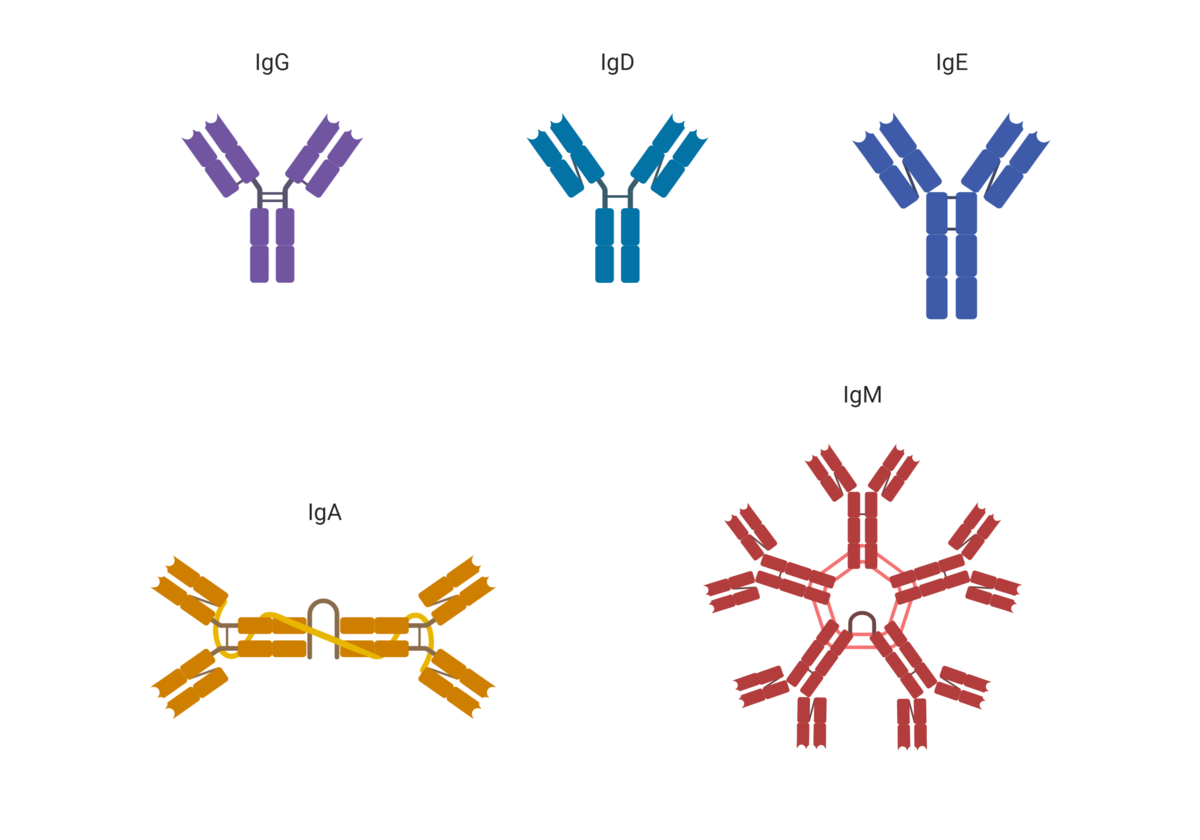
Antistoffer lages av immunceller som kalles plasmaceller. De finnes i blodet og i vevsvæsken, men ikke inne i celler. Antistoffene er i hovedsak bygd opp av samme grunnform, men kan deles inn i fem hovedklasser som har ulike funksjoner i immunforsvaret.
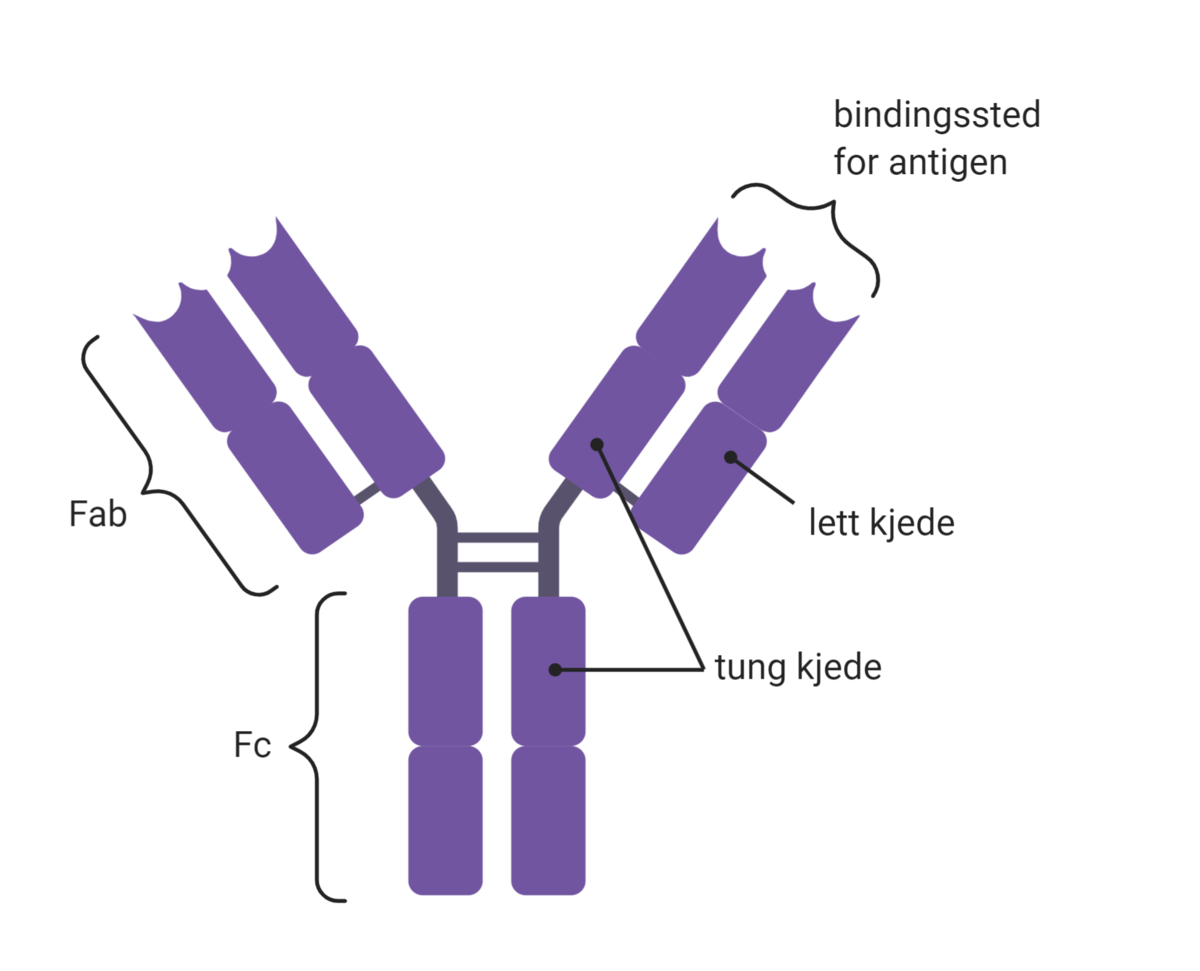
Det er vanlig å bruke ordene antistoffer og immunglobuliner om hverandre, selv om de ikke betyr helt det samme: «immunglobuliner» omfatter både antistoffer og B-cellereseptorer. B-cellereseptorer og antistoffer har samme struktur. Forskjellen er at B-cellereseptoren er festet til B-cellenes overflate, mens antistoffer skilles ut av cellen, og flyter i blod og vevsvæske.
- Les mer om immungloubliner
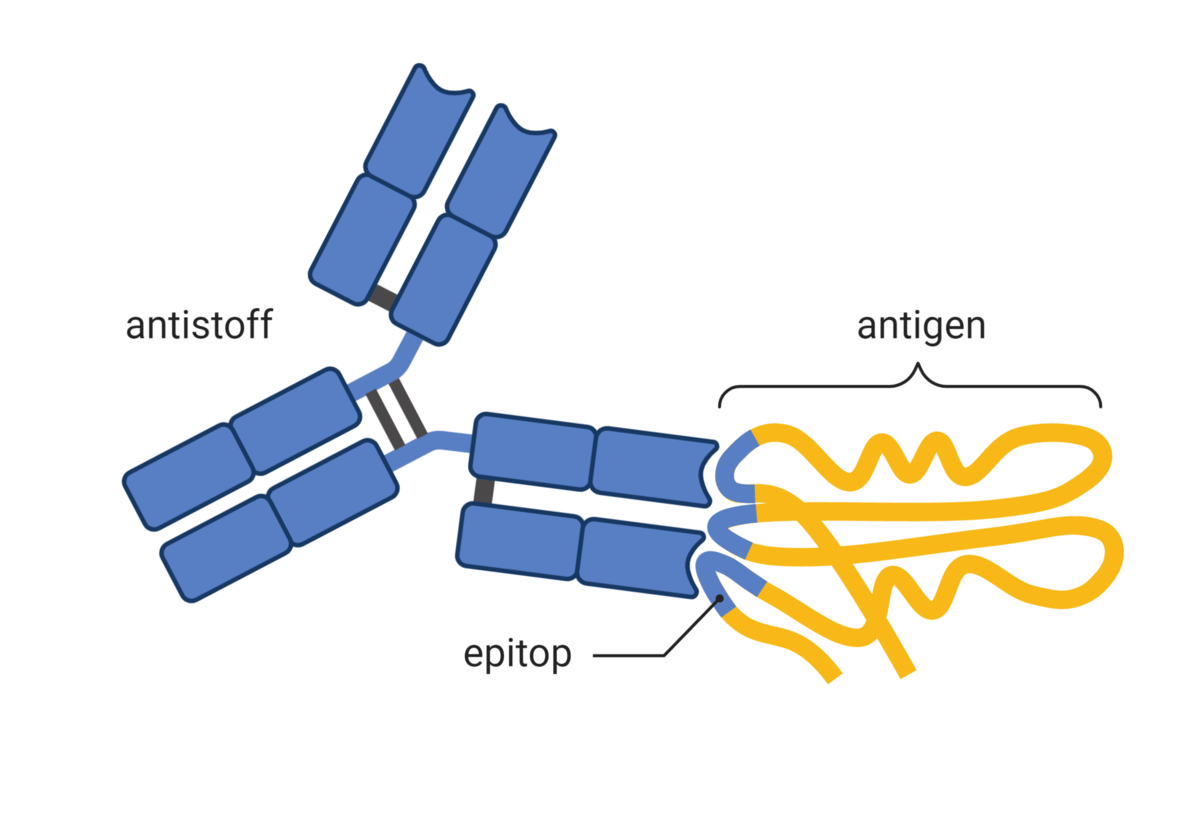
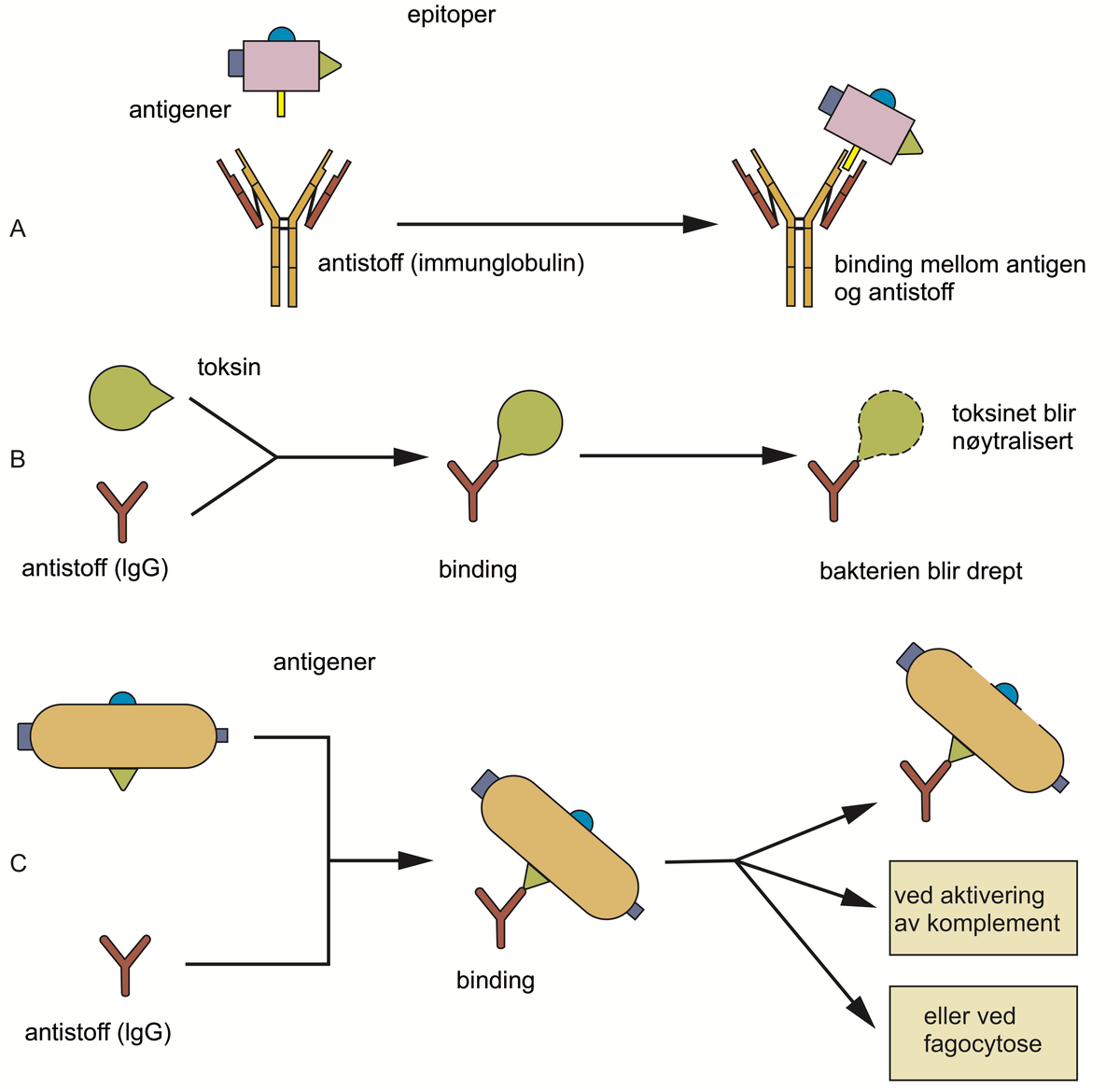
B-celler har B-cellereseptorer på overflaten. Når et smittestoff kommer inn i kroppen, enten ved infeksjon eller vaksinasjon, kan B-cellereseptorer gjenkjenne og binde til smittestoffet. B-cellen vil da omdannes til en plasmacelle, som produserer antistoff mot smittestoffet. Den delen av smittestoffet som gjenkjennes av B-cellereseptorer og antistoff, kalles antigen. B-cellereseptorer og antistoffer er spesifikke, det betyr at de gjenkjenner ett bestemt antigen. Når en B-cellereseptor gjenkjenner et gitt antigen, vil B-cellen omdannes til en plasmacelle som produserer antistoffer som reagerer mot det samme antigenet.
Etter at smittestoffet er fjernet fra kroppen, vil plasmaceller fortsette å produsere små mengder antistoffer mot smittestoffet. Dersom man utsettes for det samme smittestoffet senere i livet, vil antistoffproduksjonen øke raskt, og bidra til effektiv bekjempelse av smittestoffet. I noen tilfeller er bekjempelsen så rask at det ikke oppstår sykdom eller symptomer. Man har da blitt motstandsdyktig (immun) mot dette smittestoffet.
Vaksiner inneholder antigener fra et bestemt smittestoff. Smittestoffet i vaksinen er endret på en måte slik at det ikke gir sykdom. For eksempel er det nok at man bare har en liten del av smittestoffet i vaksinen. Vaksinen vil stimulere B-celler til å produsere antistoffer mot smittestoffet, og man utvikler da antistoffer (og immunitet) uten å gjennomgå sykdommen.
Antistoffer er viktig i bekjempelsen av infeksjoner. Noen immunsvikttilstander er forbundet med manglende evne til å produsere antistoffer, og pasienter med disse tilstandene har økt risiko for alvorlige infeksjoner.
Selv om antistoffer beskytter mot infeksjon, kan de også forårsake sykdom. Dette skjer når immunforsvaret produserer antistoffer mot strukturer som i utgangspunktet ikke er farlig. Dette kan være strukturer i egen kropp (kalles også autoantigener) eller i matvarer eller miljøet (kalles også allergener). En slik immunrespons kan resultere i henholdsvis autoimmun sykdom og allergi.
Antistoffer mot autoantigener på røde blodceller (blodtypeantigener) har betydning for blant annet blodoverføring (transfusjon) og svangerskap.



Kommentarer
Kommentarer til artikkelen blir synlig for alle. Ikke skriv inn sensitive opplysninger, for eksempel helseopplysninger. Fagansvarlig eller redaktør svarer når de kan. Det kan ta tid før du får svar.
Du må være logget inn for å kommentere.