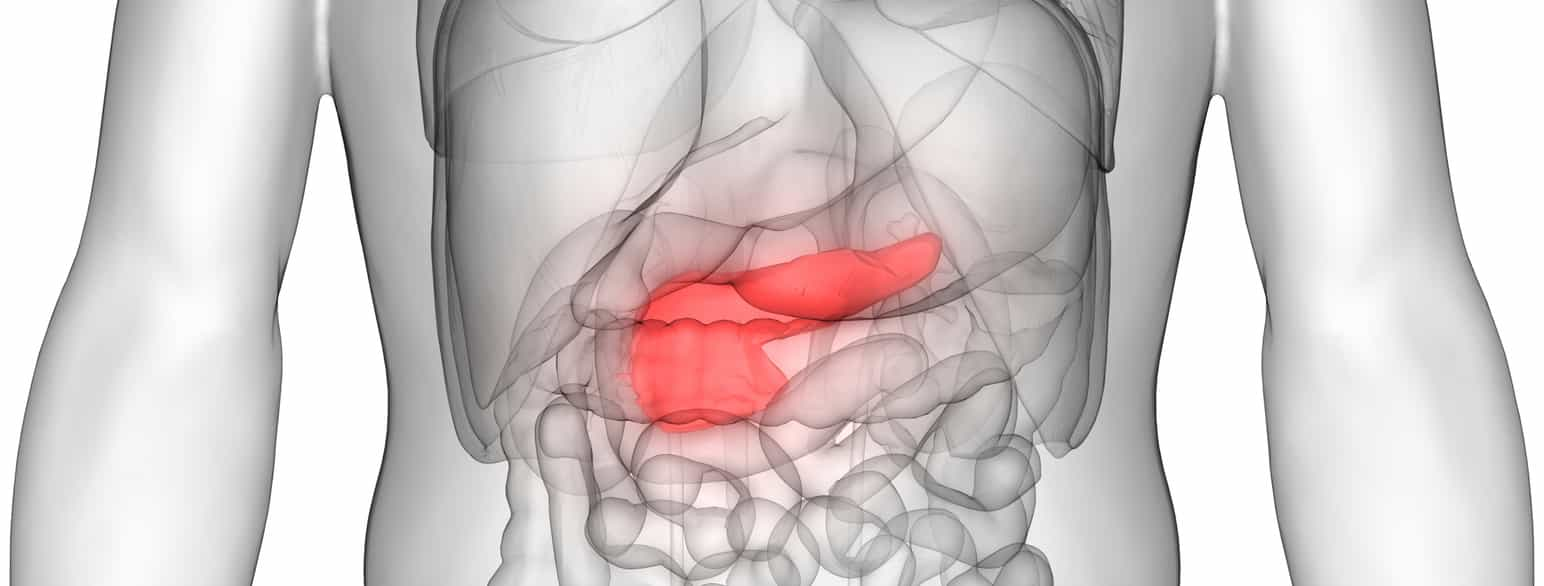
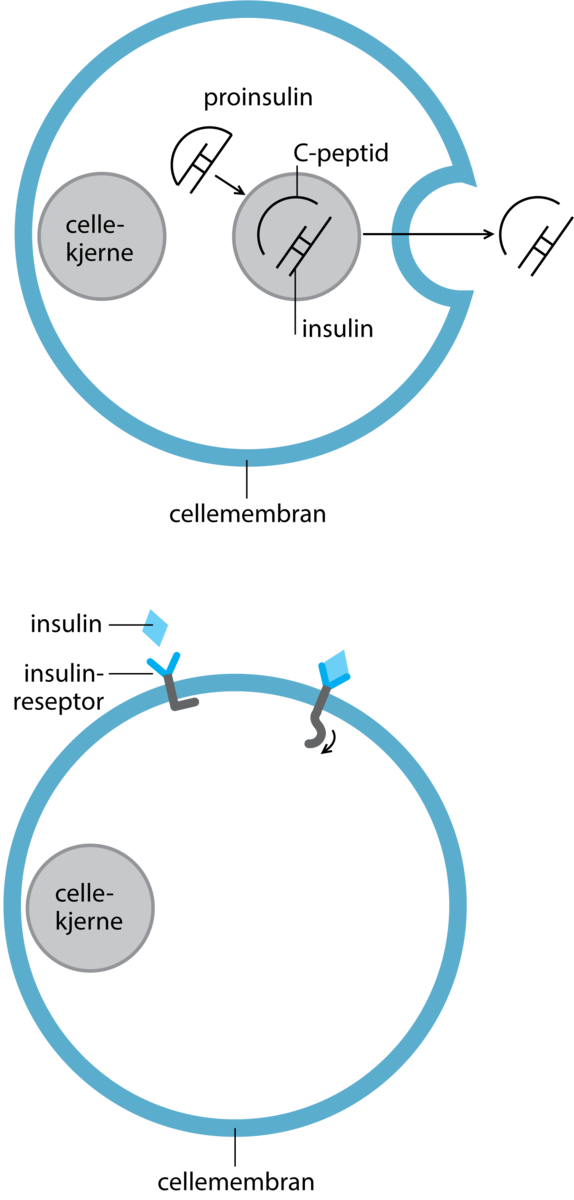
Diabetes type 1 (eller type 1-diabetes) er en sykdom som skyldes at bukspyttkjertelen har for lav eller manglende produksjon av insulin. Sykdommen kan opptre i alle aldre, men opptrer ofte i barne- eller ungdomsår eller i tidlig voksen alder. Insulin trengs for at cellene skal ta opp næring, i form av glukose, fra blodet. Når kroppen ikke produserer insulin eller når insulinet ikke virker godt nok, fører det til at cellene ikke tar opp nok næring og man får høyt blodsukker. Sykdommen behandles med insulin. Et mål med behandlingen er å regulere blodsukkeret så godt at man unngår skader på lang sikt, uten at behandlingen fører til alvorlige episoder med lavt blodsukker (hypoglykemi).
Diabetes type 1 som oppstår i godt voksen alder har ofte en mye langsommere sykdomsdebut. Denne diabetesformen kalles «latent autoimmune diabetes in adults» (LADA).




Kommentarer
Kommentarer til artikkelen blir synlig for alle. Ikke skriv inn sensitive opplysninger, for eksempel helseopplysninger. Fagansvarlig eller redaktør svarer når de kan. Det kan ta tid før du får svar.
Du må være logget inn for å kommentere.