prostata
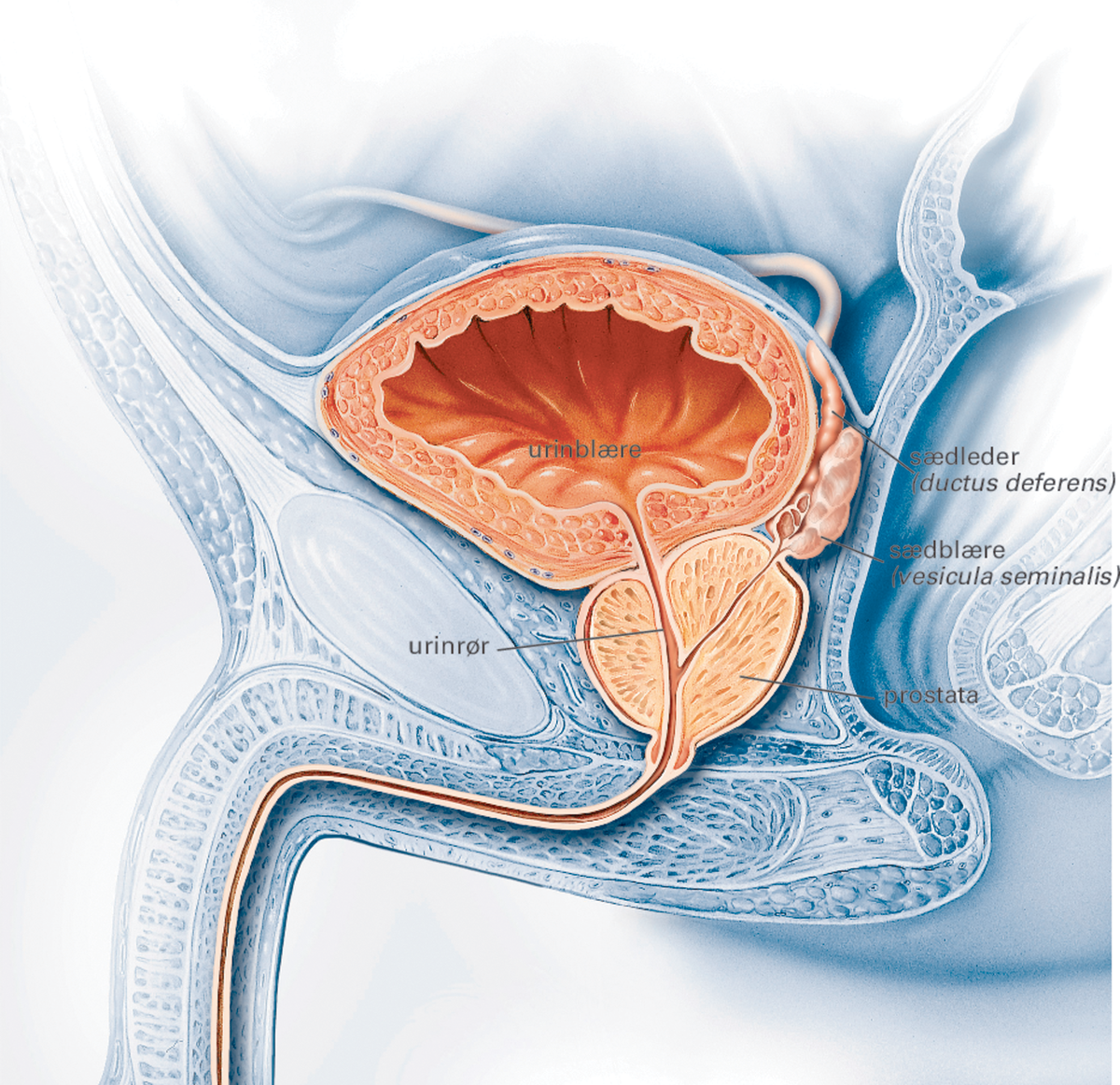
Prostata. Urinblære, prostata og sædblære.
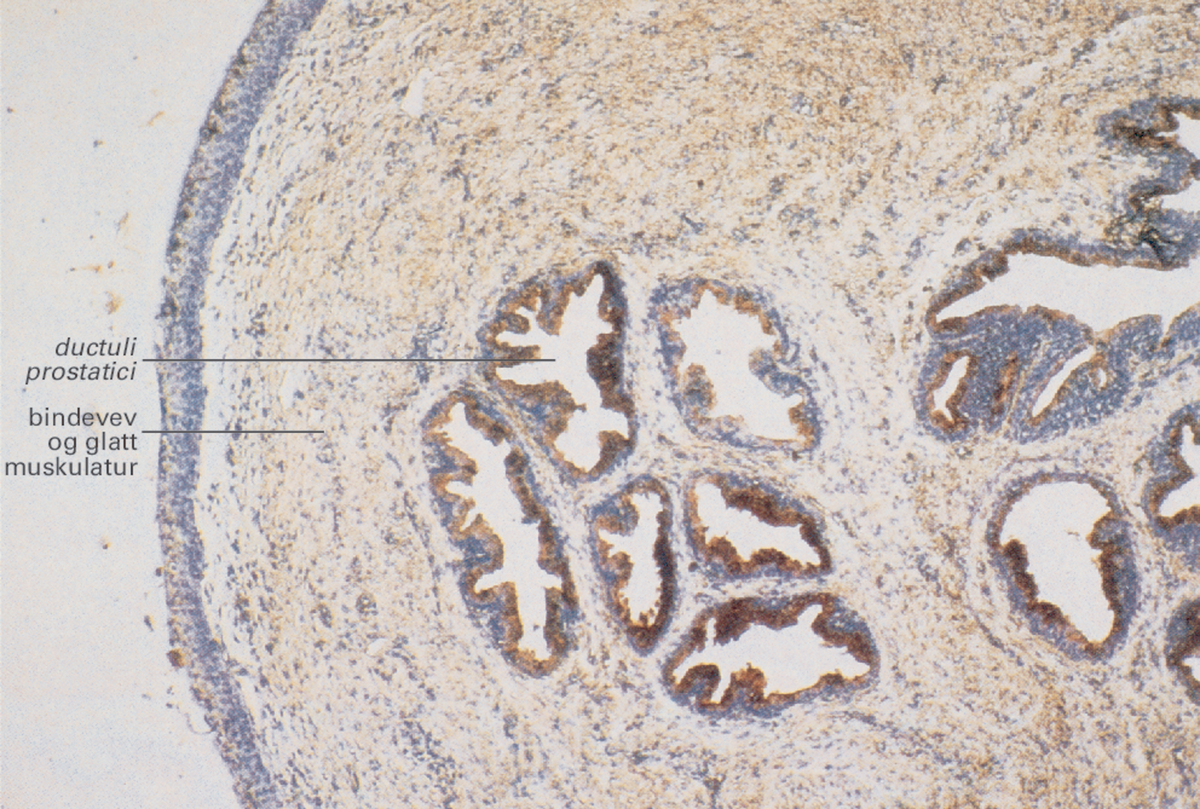
Prostata. Mikroskopisk tverrsnitt gjennom prostatakjertelen. Man ser tydelig de kjertlene som produserer prostatasekret, som ernærer og blander seg med spermiene og leder dette i ganger (ductuli prostatici) mot urinrøret. Det omkringliggende vevet er bindevev og glatt muskulatur, omgitt av en kapsel.
Beliggenhet og størrelse
Prostata ligger dypt i bekkenhulen bak symfysen (brusken som forbinder underlivsbeina) like under blærehalsen. Blærehalsen er betegnelsen på overgangen mellom urinblæra og urinrøret. Urinrøret munner inn i blæren gjennom blærehalsen. Prostata ligger like foran endetarmen, og er bare skilt fra tarmen av et tynt bindevevsdrag. Derfor kan den lett undersøkes av legen med en finger i endetarmen (rektaleksplorasjon). Prostata er omgitt av en tett, fibrøs bindevevskapsel. Prostatas konsistens er normalt meget jevn, og den består av mange små kjertler.
Kjertelens utvikling styres av testiklenes hormoner og lokale vekstfaktorer som er under hormonell kontroll, og prostata forblir inntil puberteten ganske liten. I motsetning til nesten alle andre organer skrumper prostata ikke inn med årene, men kan vokse seg større hos de fleste menn. Hos yngre voksne menn veier den 15–20 gram og har form og størrelse som en kastanje. Hos middelaldrende og eldre menn veier kjertelen cirka 30–40 gram og er 3–4 centimeter lang og 3,5–5 centimeter bred, men kan hos enkelte bli betydelig større enn dette.
Indre og ytre kjertelgruppe
Man skiller mellom to kjertelgrupper: én indre og én ytre. Den indre gruppen omfatter omtrent 20 små, enkle kjertler som ligger omkring urinrøret. Dette området av kjertelen kalles for «overgangssonen». Godartet forstørrelse av prostata (prostatahyperplasi) som hos eldre menn kan gi vannlatingsbesvær, skyldes en abnorm vekst av disse kjertlene og deres bindevev.
Den ytre kjertelgruppen («periferisonen») omfatter 20–30 større, forgrenede kjertler som særlig finnes i den bakerste delen av prostata. Disse kjertlene kalles også de egentlige prostatakjertlene (glandulae prostaticae), og det er fra disse de aller fleste kreftsvulster i prostata utgår. De to kjertelgruppene er atskilt av et smalt, fibrøst bindevevslag. Kjertlenes utførselsganger (ductuli prostatici) munner ut i bakveggen av urinrøret med så fine åpninger at de bare så vidt kan sees med det blotte øye.
Sædkanalene
De to sædkanalene (ductus ejaculatorii) går også gjennom prostata. De dannes av sædlederen (ductus deferens) og utførselsgangen fra sædblæren (vesicula seminalis), som ligger rett ovenfor og bak prostata. De to sædkanalene munner også ut i bakveggen av urinrøret nedad i kjertelen.
Prostatasekretet
Prostatasekretet er en melkeaktig, tyntflytende væske som gir sæden dens karakteristiske lukt. Etter kjønnsmodningen skilles sekretet ut i mengder på 0,5–2 milliliter per dag, avhengig av testiklenes hormonproduksjon. Under ejakulasjon (sæduttømming) avgis sekretet i en mengde som svarer til cirka 30 prosent av ejakulatet. Resten (cirka 70 prosent) kommer fra sædblæren. Sekretet er svakt surt (pH 6,6), og det nøytraliserer derfor det sterkt sure sekretet i skjeden. Dette er av betydning for sædcellenes bevegelighet.
Undersøkelse av prostata
Rektaleksplorasjon
Den viktigste undersøkelse av prostata er rektaleksplorasjon. Legen undersøker bakflaten av prostata med en peke- eller langfinger i pasientens endetarm (rektum). På denne måten vurderes organets størrelse og konsistens og eventuelle kreftsuspekte områder i kjertelen og kjertelens avgrensing mot de omliggende strukturene. Ved å massere fra perifere områder av kjertelens bakflate og inn mot midten, såkalt prostatamassasje, kan det presses ut sekret i urinrøret. Dette kan undersøkes mikroskopisk og man kan undersøke det for bakterier gjennom dyrkning.
Mikroskopisk undersøkelse
Man kan også ta vevsprøve av prostata for mikroskopisk undersøkelse. Dette gjøres gjerne hvis endetarmsundersøkelsen gir mistanke om kreft som skal behandles, eller hvis blodprøven PSA er forhøyet. Man kan med en spesiell nål få ut en sylinderformet vevsbit som er 10–20 millimeter lang og cirka én millimeter bred. Dette kalles biopsi og er ganske utbredt i Norge.
Det er vanlig å ta prøver fra flere områder av kjertelen ved hver prøvetaking. Biopsi gjøres nesten alltid under veiledning av ultralyd, og gjentatte prøvetakinger kan være nødvendig ved mistanke om kreft. Det lille stikket i endetarmen gir lite ubehag, og alvorlige komplikasjoner er sjeldne. Forebyggende gir man alltid antibiotika ved biopsitaking for å redusere risikoen for infeksjon.
Ultralydundersøkelse
Prostata kan også undersøkes med ultralydapparat (TRUS, transrektal ultralydundersøkelse). Man fører da en spesiell ultralydsonde inn i endetarmen og får avtegnet prostata både på tvers og langs, og enkelte apparater kan gi et tredimensjonalt bilde av kjertelen. Undersøkelsen er av verdi spesielt i utredning av kreftsykdommer i prostata. I dag vil nær sagt all prostatabiopsering skje under ultralydveiledning.
Ultralydundersøkelsen i seg selv kan ikke stille noen sikker kreftdiagnose, og er enda mindre pålitelig til å si at kreft ikke foreligger. Derimot er ultralyd helt nødvendig som et «sikteapparat» for å ta vevsprøvene fra de stedene i prostata der sannsynligheten for å finne kreft er størst (ytre sonen). Sannsynligheten for at en biopsi da er representativ, blir langt større. Ultralydbildet kan også være til hjelp for å vurdere om en kreftsvulst vokser gjennom prostatas naturlige avgrensning. Ved ultralydundersøkelse er det også mulig å angi prostatas størrelse i kubikkcentimeter svært korrekt, og det kan ha betydning for eksempel for valg av operasjonsmetode for godartet prostataforstørrelse (BPH).
Flowmetri
Siden prostatatilstander ofte gir vannlatingsproblemer, vil det som regel være nødvendig å undersøke pasientens vannlatingsmønster. En enkelt undersøkelse heter flowmetri. Pasienten later da vannet i et bestemt apparat som registrerer hvor mange milliliter urin som tømmes per sekund. Flowapparatet er utstyrt med en skriver som tegner selve flowkurven, som er ganske karakteristisk for en prostatapasient. Det er også viktig å vite om pasienten tømmer blæren fullstendig eller om det foreligger resturin. Resturin undersøkes med ultralyd (blærescanner). Hvis man rett etter toalettbesøket plasserer et ultralydhode på magen like ovenfor symfysen, vil man lett registrere om det finnes resturin, og eventuelt også hvor mye.
Cystoskopi
Det kan ved prostatasykdommer også være aktuelt med cystoskopi, som vil si at man fører et instrument inn i urinrøret slik at man direkte kan se urinrør, prostata og urinblære.
Urin- og blodprøver
En vanlig urinundersøkelse utføres rutinemessig hos pasienter med vannlatingsproblemer, for å se etter infeksjon og eventuelt blod. Enkelte blodprøver gjøres også rutinemessig. Det er således aktuelt å ta nyrefunksjonsprøver, som for eksempel kreatinin, for å se om nyrefunksjonen er normal.
Mens man tidligere undersøkte et spesielt enzym (sure fosfataser) hos pasienter med kreftsvulst i prostata, er denne undersøkelsesmetoden i dag nærmest forlatt. Grunnen til det er at man har fått en ny prøve, nemlig PSA (prostataspesifikt antigen). Dette antigenet vil som regel være forhøyet ved kreftsykdom i prostata, men kan også være noe forhøyet ved godartet sykdom og faktisk også uten at sykdom foreligger. Derfor fraråder man å måle PSA uten at det foreligger en klinisk mistanke om prostatakreft. Dette for å unngå overdiagnostikk. Måling av PSA har også en praktisk betydning, spesielt når man kontrollerer behandlingseffekt ved prostatakreft. Normale eller synkende PSA-verdier er gunstig, mens stigende PSA vil være uttrykk for sykdomsaktivitet.
Les mer i Store norske leksikon




Kommentarer
Kommentarer til artikkelen blir synlig for alle. Ikke skriv inn sensitive opplysninger, for eksempel helseopplysninger. Fagansvarlig eller redaktør svarer når de kan. Det kan ta tid før du får svar.
Du må være logget inn for å kommentere.