Diskusprolaps, eller skiveprolaps, er punktering eller fremfall av en mellomvirvelskive i ryggsøylen.
Faktaboks
- Uttale
- dˈiskusprolaps
- Også kjent som
-
skiveprolaps, nukleusprolaps, engelsk: spinal disc herniation, slipped disc
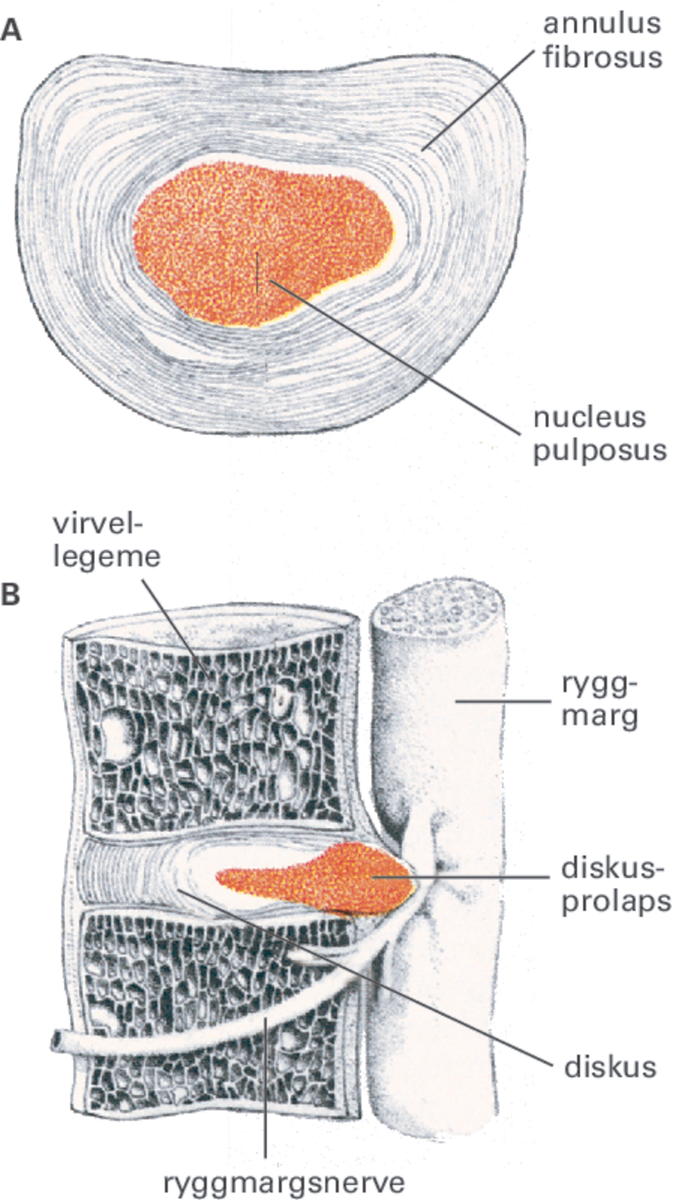
Diskusprolaps. A. Tverrsnitt gjennom en diskus, en mellomvirvelskive. Skiven består av en geléaktig kjerne, nucleus pulposus, som er omgitt av en seig bruskring, annulus fibrosus. B. Lengdesnitt gjennom to virvellegemer og en diskus, sett fra venstre. Kjernen er presset ut gjennom bruskringen og trykker på roten til en ryggmargsnerve der nerven trer ut av ryggmargskanalen.
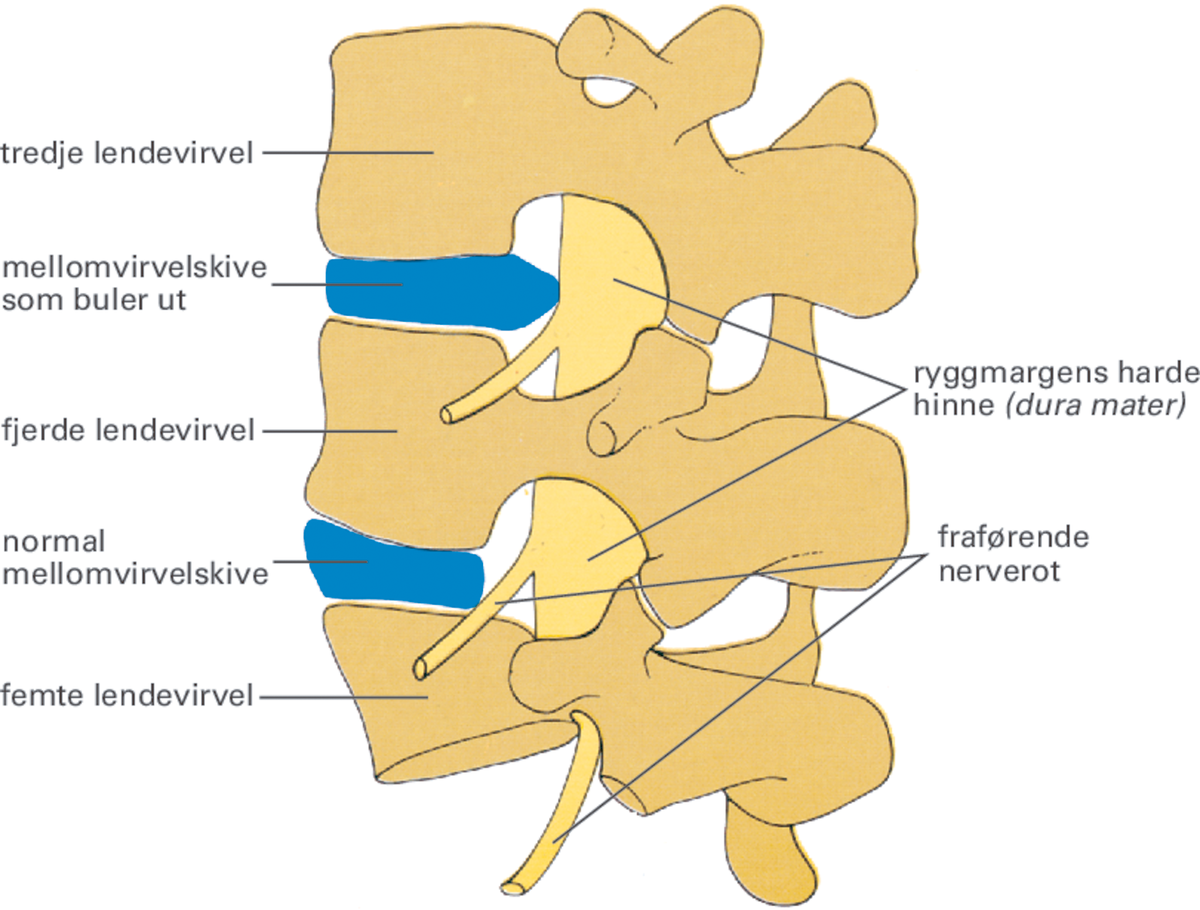
Diskusprolaps mellom tredje og fjerde lendevirvel. Vi ser en mellomvirvelskive som buler ut i virvelkanalen. På grunn av brokket kommer den fraførende nerveroten i klemme. Dette forårsaker smerten.
Diskusprolaps, eller skiveprolaps, er punktering eller fremfall av en mellomvirvelskive i ryggsøylen.
skiveprolaps, nukleusprolaps, engelsk: spinal disc herniation, slipped disc
Mellomvirvelskivene (disci intervertebrales) består av en elastisk kjerne (nucleus pulposus) omgitt av en seig, fibrøs ring (annulus fibrosus) og er forbundet til virvellegemene ved hjelp av endeplatebrusk og bindevev. Konsistensen til kjernen er som en reke uten skall. Mellomvirvelskivene er støtdemperne i ryggsøylen og muliggjør ryggsøylens bøye- og vribevegelser. Mellomvirvelskivene svekkes med årene; kjernen mister vanninnhold slik at mellomskiven blir flatere, og fibrene i kapselringen blir mindre elastiske. Gir fibrene etter eller brister, kommer kjernen frem i skaden, og det foreligger en diskusprolaps.
Man skjelner mellom inkomplett prolaps eller skivebukning, som vil si at fibrene kun har strukket seg, og komplett prolaps, som vil si at det er gått hull på mellomvirvelskiven. Videre skiller man mellom dekket prolaps der ligamenter og/eller rester av kapselringen holder kjernematerialet tilbake og en fri prolaps eller sekvestrert prolaps der kjernemateriale er kommet helt ut av mellomvirvelskiven. Inkomplette prolaps kommer oftere nær midtlinjen i spinalkanalen, hvor et senebånd (ligamentum longitudinale posterior) motvirker at fibrene brister. Komplett prolaps eller fri prolaps sees hyppigere til sidene i spinalkanalen, hvor senebåndet er mindre utviklet.
Diskusprolaps forekommer oftest i korsryggen, hvor belastningen er størst. De tre nederste mellomvirvelskivene i ryggen og de to nederste mellomvirvelskivene i nakken er mest utsatt.
Skivedegenerasjon foregår i ulikt tempo hos mennesker og genetikk er en sterk risikofaktor. I tillegg til arvelighet innad i familier, medfører dette også at pasienter som har hatt en prolaps oftere får flere andre steder i ryggsøylen. Det er ikke sett økt risiko for prolaps ved tungt fysisk arbeid. Det norske begrepet «slitasjeforandringer» er derfor ofte misvisende. Røyking svekker blodforsyning til mellomvirvelskiven og bidrar til noe økt risiko for prolaps hos røykere.
Prolaps kan så langt man vet ikke forebygges og det er ikke lavere risiko ved høyt fysisk aktivitetsnivå. En sjelden gang sees såkalte traumatiske prolaps ved høyenergiskader, men med få unntak er prolaps spontane og degenerative. Når en mellomvirvelskive skrumper inn, kan virvellegemene bli skadet slik at det dannes nytt beinvev langs kantene (randosteofytter). Til slutt blir bruskplatene, som vender mot virvellegemene, forkalket, og restene av skiven omdannes til bindevev, slik at den affiserte delen av virvelsøylen blir langt mindre bevegelig.
Et mindretall av befolkningen har helt normale mellomvirvelskiver gjennom hele ryggsøylen. Mange prolaps gir lite eller ingen symptomer og både skivebukninger og prolaps sees ofte som tilfeldige funn ved MR-undersøkelser. Det er særlig prolaps som trykker mot nerverøtter som gir smerter. Trykket mot nerveroten fremkaller da intense smerter i nerverotens forsyningsområde. I benet kalles dette isjiassmerter. Smerteutstrålingen avhenger av hvilken nerve som er i klem. For pasienten kjennes det ofte som om smertene stammer fra benet eller armen og ikke nakken eller ryggen. Smertene forverres ved trykkforandringer, for eksempel ved hosting, nysing eller ved press for å få avføring. Aktivitet vil ofte gi mer smerte.
Det kan også opptre lammelser (tap av muskelkraft) og nedsatt følelse (nummenhet) i benet/armen. Det oppstår gjerne en betennelse omkring prolapsen slik at symptomene sprer seg noe. Ved ryggprolaps kan man få haltende gange, og den normale svaien i korsryggen er helt eller delvis utslettet. Smertene kan være så sterke at pasienten knapt greier å røre seg, og ryggen kan bli helt stiv i en tvangsmessig stilling. Ved nakkeprolaps kan man bli stiv i nakken og mange får også hodepine.
De fleste prolaps er ufarlige og trenger ingen behandling, men hvis prolapsen trykker hardt mot nerveroten i lengre tid, kan nerven noen ganger bli varig skadd. Redusert følelse i huden (nummenhet) er ikke et uvanlig restsymptom etter prolaps. Ved mer alvorlige nerveskader kan muskelkraften tapes. Over tid kan slike funksjonssvekkelser bedres, ikke minst etter målrettet opptrening, men noen får permanent og betydelig funksjonssvekkelse. Det kan også oppstå vannlatingsforstyrrelser dersom nervene som forsyner urinblæren blir påvirket.
Legen hører på pasientens beskrivelse av sykehistorien og smerteutbredelse, og undersøker pasientens reflekser, følesans og muskelkraft. I tillegg vil det være aktuelt med provokasjonstester for å strekke nervene, for eksempel ved å løfte strakt bein opp med pasienten i ryggleie, såkalt Laségues prøve. Ved en klassisk sykehistorie og symptomer/funn er det ikke nødvendig med bildediagnostikk de første ukene siden 70 prosent av pasientene med prolaps er kvitt smertene etter fire til seks uker. Mange har imidlertid behov for smertestillende medisiner. Sengeleie bør ikke vare mer enn noen få dager og mobilisering tilstrebes så snart som mulig. Mange forsøker fysioterapi eller annen fysikalsk behandling selv om det ikke er dokumentert at dette har effekt ved prolaps. Ved invalidiserende smerter eller manglende bedring over tid bør det gjøres en MR-undersøkelse for å bekrefte diagnosen. Dersom diagnosen bekreftes, kan kirurgisk behandling overveies. Kirurgi kan forkorte sykdomsforløpet, men det er ikke vist at langtidsprognosen endres.
Dersom det tilkommer vesentlig kraftsvekkelse eller vannlatingsforstyrrelse som skyldes prolaps er rask operativ behandling aktuelt, ofte samme dag. Hasteoperasjon er også aktuelt ved en alvorlig tilstand som kalles cauda equina-syndrom. Dette skyldes en kraftig prolaps i korsryggen som fyller ut mye av spinalkanalen. På grunn av at prolapsen trykker mot flere nerverøtter, kan det være smerter i begge beina, føleforstyrrelser i skrittet (ofte i det såkalte «ridebukseområdet»), vannlatingsforstyrrelser, tap av kontroll med lukkemuskulatur i endetarmen og i noen tilfeller lammelser i beina.
Ved kirurgi for ryggprolaps anlegges et lite snitt (tre til fire centimeter) i midtlinjen av ryggen og kirurgen løsner ryggmuskulatur fra ryggtaggen til den aktuelle virvelen. En selvholdende hake settes inn og kirurgen åpner et ligament (ligamentum flavum) for å åpne inn til spinalkanalen. Med mikroskop eller lupebriller får kirurgen god oversikt over anatomien og kan fjerne prolapsmaterialet som trykker på nerveroten. Såkalt «skivetømming» (diskektomi) ble tidligere gjort for å forhindre nye prolaps, men anbefales ikke nå lenger.
Nakkeprolaps opereres oftest fra forsiden av halsen med mikrokirurgisk teknikk. Kirurgen manøvrerer mellom nokså tydelige anatomiske sjikt og kommer inn på halsvirvlenes forside mellom spiserøret og halsens pulsåre. Kirurgen fjerner så hele mellomvirvelskiven og erstatter denne med et bur i biokompatibel plast. Over tid vil virvlene på hver side av buret vokse sammen.
Prognosen ved både opererte og ikke-opererte prolaps er oftest god. Da prolaps er så vanlig, og siden de fleste blir bra uten behandling, er dette en tilstand hvor det er fare for både overdiagnostikk og overbehandling. Alvorlige komplikasjoner til kirurgi er heldigvis sjelden. De aller fleste blir kvitt de utstrålende smertene på sikt. Ved alvorlige lammelser eller tap av blære/tarmfunksjon er prognosen mer variabel og tidlig kirurgisk behandling anbefales.

Kommentarer
Kommentarer til artikkelen blir synlig for alle. Ikke skriv inn sensitive opplysninger, for eksempel helseopplysninger. Fagansvarlig eller redaktør svarer når de kan. Det kan ta tid før du får svar.
Du må være logget inn for å kommentere.