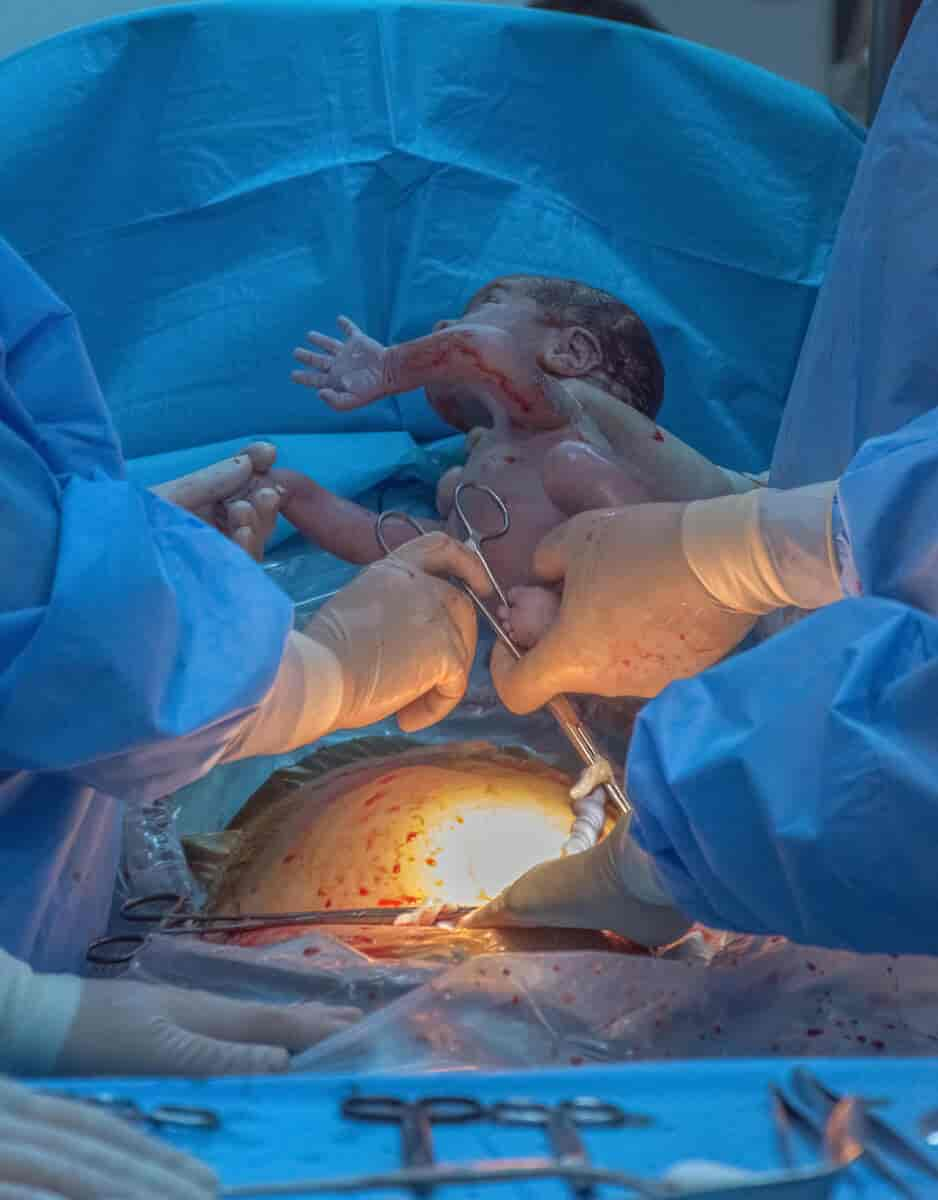
Keisersnitt er et kirurgisk inngrep gjennom livmorveggen for å forløse en gravid kvinne.
Faktaboks
- Også kjent som
-
sectio caesarea, operativ forløsning
Det er en populær oppfatning at Julius Caesar kom til verden på denne måten, men ikke noe levende barn ble forløst ved keisersnitt før på begynnelsen av 1600-tallet. Betegnelsen sectio caesarea går tilbake til en feilaktig oversettelse av det latinske uttrykket caedere, skjære, som betyr 'de som er skåret ut'.




Kommentarer
Kommentarer til artikkelen blir synlig for alle. Ikke skriv inn sensitive opplysninger, for eksempel helseopplysninger. Fagansvarlig eller redaktør svarer når de kan. Det kan ta tid før du får svar.
Du må være logget inn for å kommentere.