Stamcelletransplantasjon er transplantasjon av bloddannende stamceller fra beinmarg. Derfor kalles det ofte beinmargstransplantasjon.
Faktaboks
- Også kjent som
-
benmargstransplantasjon
Stamcelletransplantasjon er transplantasjon av bloddannende stamceller fra beinmarg. Derfor kalles det ofte beinmargstransplantasjon.
benmargstransplantasjon
Benmargen lager daglig et stort antall nye blodlegemer (hematopoiese), som vil si røde blodlegemer (erytrocytter), hvite blodlegemer (leukocytter) og blodplater (trombocytter). Erytrocyttene er livsviktige for oksygentransport, leukocyttene dreper mikroorganismer og blodplatene deltar i størkning av blodet (koagulasjon) etter skade. De bloddannende stamcellene (hematopoietiske stamceller) har to egenskaper som er avgjørende for å danne blodlegemer:
Balansen mellom selvfornying av stamcellene og dannelsen av modne blodlegemer er en nøye regulert prosess. Den reguleres av en komplisert interaksjon mellom celler i beinmargshulen og stamcellene, og ved at stamcellene påvirkes av hormonlignende stoffer (cytokiner) som produseres av andre celler i kroppen. Ved ulike stressituasjoner, som for eksempel bakterieinfeksjoner, mottar stamcellene sterke signaler fra visse cytokiner. Derved dannes flere leukocytter som kan drepe bakteriene.
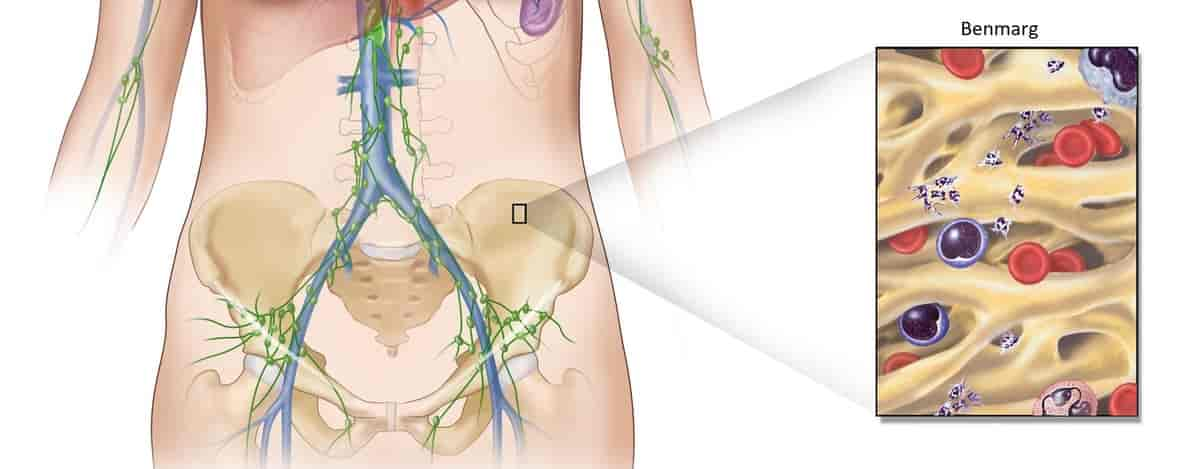
De bloddannende stamcellene finnes normalt i beinmargen, som er i knoklenes hulrom. Enkelte cytokiner kan i økte mengder stimulere stamcellene til å komme ut i blodomløpet. I dag kan man ved en stamcelletransplantasjon derfor høste bloddannende stamceller enten fra beinmargen eller ved tapping av blod. Høsting av beinmargsceller foregår i narkose, og cellene suges opp fra hoftebeinskammen ved hjelp av grove nåler. Tapping av stamceller fra blodet (aferese) skjer etter noen dagers forbehandling med et cytokin, for eksempel G-CSF. Blodet tappes fra en vene og sendes til en sentrifuge hvor det dannes sjikt med blodplasma, blodplater, hvite blodlegemer og røde blodlegemer. De hvite blodlegemene, som er anriket for stamceller, tas ut av sentrifugen. Blodplasma, de røde blodlegemene og blodplatene sendes tilbake til pasienten via en annen vene.
Under fosterstadiet finnes bloddannende stamceller i leveren, men øker i antall i beinmargen etter hvert som fødselen nærmere seg. Stamcellene hos fostre og nyfødte finnes derfor normalt i blodet. Navlestrengsblod brukes noen ganger ved stamcelletransplantasjoner.
Ved både autolog og allogen stamcelletransplantasjon gis de bloddannende stamcellene som en intravenøs infusjon. Stamcellene sirkulerer så i mottagerens blodomløp helt til de kommer innom beinmargshulen hvor forbehandling med cellegift eller helkroppsbestråling har «ryddet plass» for infunderte stamceller. Stamcellene fester seg til støttecellene i beinmargshulen ved hjelp av binding mellom reseptormolekyler og motsvarende «nøkkelmolekyler». Etter at stamcellene har festet seg mottar de stimuleringssignaler fra støttecellene og fra cytokiner, og hematopoiesen settes i gang. Ny hematopoiese kommer oftest i gang i løpet av to til tre uker.
Autolog stamcelletransplantasjon brukes som støttebehandling til pasienter som må gjennomgå en svært kraftig cellegiftkur for å drepe kreftceller i beinmarg, blod eller lymfevev, og da særlig ved:
Pasientens bloddannende stamceller høstes før nevnte cellekur og oppbevares ved temperatur på -120 °C eller lavere. Etter cellekuren tines stamcellene opp igjen og tilbakeføres til pasienten som intravenøs infusjon. Hensikten er at de tilførte stamcellene skal hjelpe hematopoiesen å komme i gang etter cellegiftkuren. En ulempe ved autolog transplantasjon er at det kan være kreftceller igjen blant de nedfrosne cellene, slik at det kan være en viss fare for tilbakefall (residiv) av kreftsykdommen.
Allogen stamcelletransplantasjon brukes også som støttebehandling for pasienter som behandles for:
Før transplantasjonen behandles pasienten med sterke doser cellegift eller helkroppsbestråling. Giverens stamceller tappes fra beinmargen eller fra blodet ved hjelp av aferese og gis umiddelbart til pasienten som intravenøs transfusjon. Beviset på at ny hematopoiese kommer i gang igjen etter transplantasjonen er at blodlegemene i blodomløpet er utviklet fra giverens stamceller. Etter hvert utvikler pasienten også et nytt immunforsvar utviklet fra giverens stamceller.
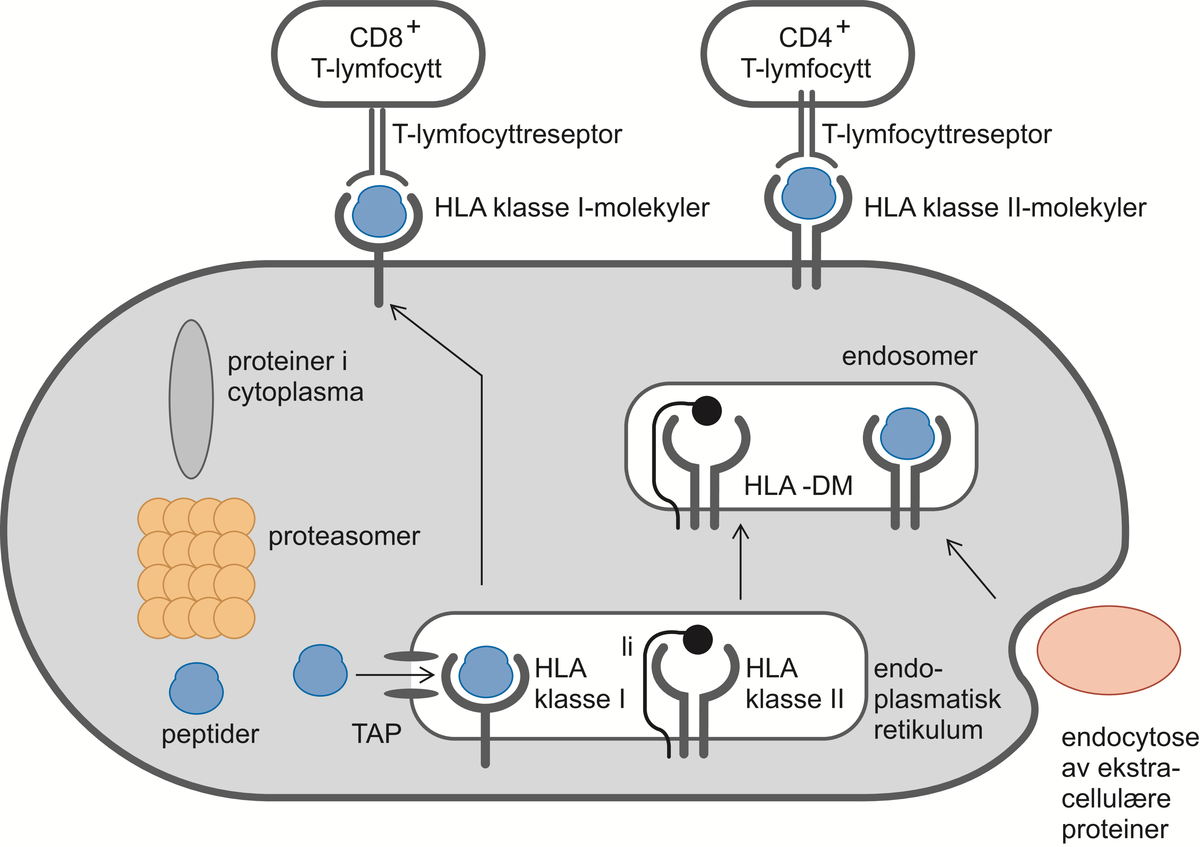
HLA. Figuren viser hvordan HLA-molekylene binder proteinfragmenter (peptider), transporterer dem til celleoverflaten og viser dem frem til T-lymfocyttene. HLA klasse I-molekyler presenterer peptider fra proteiner som er syntetisert i cytoplasma. Dette skjer ved at såkalte proteasomer splitter opp proteiner til peptider, som transporteres inn i endoplasmatisk retikulum av noen spesielle transportmolekyler, kalt TAP («transporters associated with antigen processing»). I endoplasmatisk retikulum blir peptidene bundet til HLA klasse I-molekyler som transporterer peptidene ut til celleoverflaten og viser dem frem til CD8-positive T-lymfocytter (dreperceller) som gjenkjenner HLA/peptid-komplekset ved hjelp av en spesiell reseptor, T-lymfocyttreseptoren. HLA klasse II-molekyler presenterer peptider fra proteiner som er tatt opp i cellen ved endocytose. Dette skjer ved at den såkalte invariantkjeden (Ii) transporterer HLA klasse II-molekylene inn i endosomene, hvor de binder peptider som stammer fra proteiner tatt opp ved endocytose. Deretter transporterer HLA klasse II-molekylene peptidene til celleoverflaten, hvor de vises frem til CD4-positive T-lymfocytter (hjelpeceller) som gjenkjenner HLA/peptid-komplekset ved hjelp av sin T-lymfocyttreseptor.
Ved allogen stamcelletransplantasjon overføres, i tillegg til stamceller, også giverens lymfocytter, en undergruppe av leukocyttene. Lymfocyttene kan angripe pasientens eget vev i en transplantat-mot-vertsreaksjon og forårsake en komplikasjon som kalles graft versus host disease (GVHD). Derfor er det viktig at giverens og pasientens HLA-molekyler (vevstyper) er identiske (HLA-match). En nyttig sideeffekt av GVHD er at giverens lymfocytter også kan angripe eventuelle gjenværende kreftceller hos pasienten, en såkalt transplantat-mot-leukemi eller transplantat-mot-lymfom effekt, hvilket kan bidra til å bekjempe kreftsykdommen og redusere faren for residiv.
For å redusere faren for alvorlig GVHD vil man bruke en HLA-identisk giver. Det er om lag 30 prosent sjanse for at søsken har arvet de samme HLA-genene som pasienten. Da flertallet av pasientene ikke har en familiegiver, har det siden 1990-tallet blitt bygget opp et internasjonalt samarbeid gjennom World Marrow Donor Association, og det er globalt registrert over 32 millioner frivillige HLA-typede givere og over HLA-typede 700.000 navlestrengsblodenheter (april 2018). Det norske beinmargsgiverregisteret bidrar med ca. 35.000 givere. På tross av god HLA-matching må pasientene behandles med immundempende medikamenter (immunsuppresjon) i et års tid, noen ganger lenger, før alle medikamentene kan seponeres. Med bedre immundempende medisiner de senere årene har det nå også blitt mulig å transplantere med en søsken, en forelder eller et barn som bare delvis er HLA-match (arvet det samme settet av HLA-gener). Dette har gitt nytt håp til de pasientene som det fortsatt er vanskelig å finne HLA-matchede givere til.
Allogen stamcelletransplantasjon er en svært krevende behandling og utføres bare ved vel dokumentert nyttepotensiale. Behandlingsrelatert dødelighet er om lag 15 prosent. Residiv etter behandlingen forekommer også. Fem års overlevelse ligger på 40 til 70 prosent, avhengig av diagnose og en rekke andre faktorer. Derfor må alle pasientene gå gjennom en grundig veiledning før behandlingen iverksettes.
Kommentarer
Kommentarer til artikkelen blir synlig for alle. Ikke skriv inn sensitive opplysninger, for eksempel helseopplysninger. Fagansvarlig eller redaktør svarer når de kan. Det kan ta tid før du får svar.
Du må være logget inn for å kommentere.