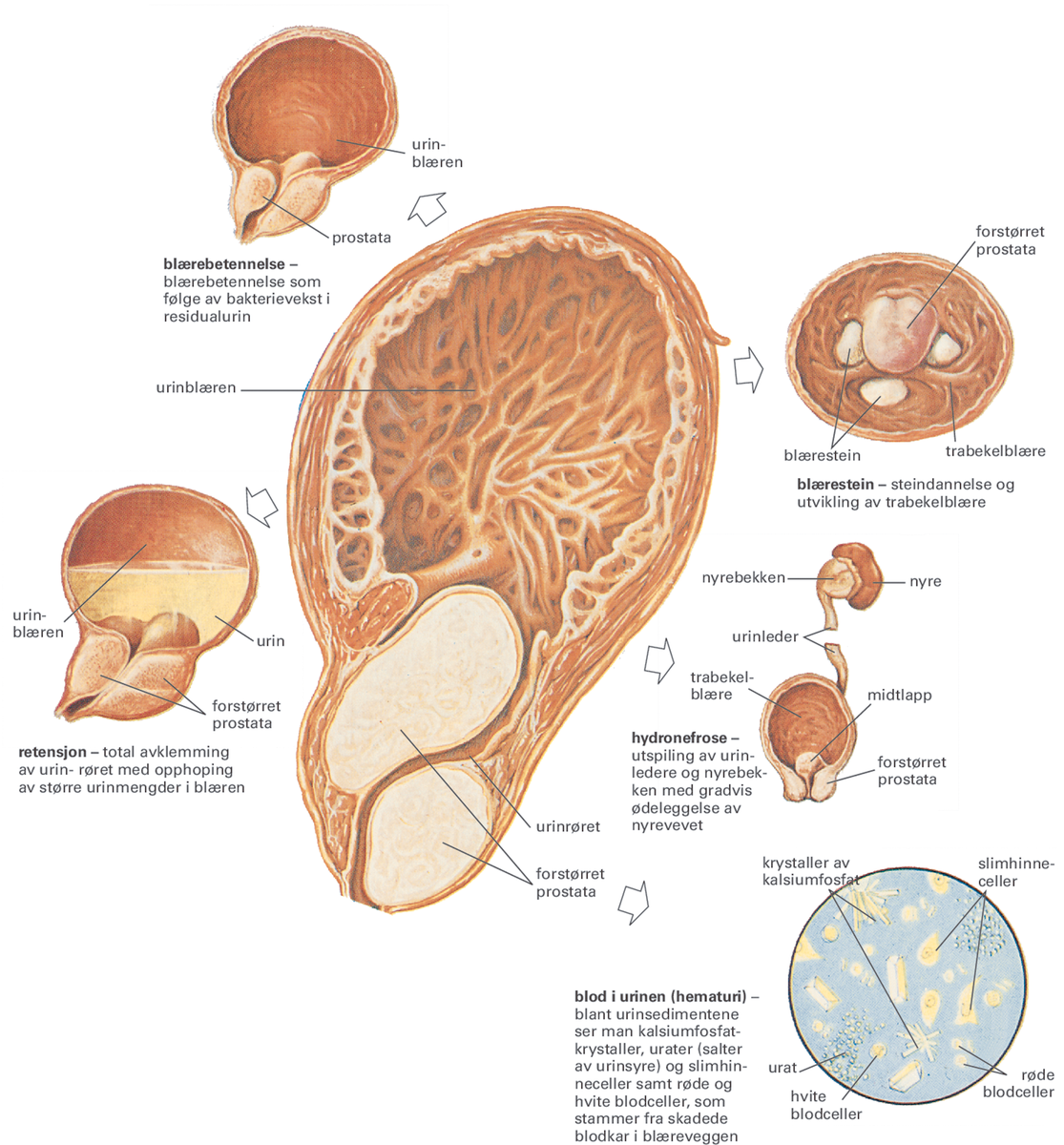
Kirurgisk behandling er påkrevet ved total urinstopp, ved betydelig obstruksjon, hos pasienter med mye resturin og eventuelt nyresvikt og ved forekomst av blærestein og gjentatte urinveisinfeksjoner.
I mer enn 90 prosent av tilfellene skjer operasjonen gjennom urinrøret ved såkalt transuretral prostatareseksjon (TUR-P). En slynge føres inn i urinrøret og det skaves av prostatavev. Prostata fjernes på denne måten i form av en rekke vevsbiter eller spon.
Hvis prostata er veldig stor, kan det være nødvendig med en åpen operasjon. Man legger da et snitt over symfysen og får tilgang til prostata enten gjennom selve blæren (transvesikal prostatektomi) eller mer direkte mot prostata (såkalt retropubisk prostatektomi). Ved operasjon tar man sikte på å fjerne den tilkomne veksten og la det omgivende vevet stå tilbake. Ved en åpen operasjon gjøres dette ved at kirurgen med sin finger kommer i sjiktet mellom hyperplasi og omgivende prostatavev og suksessivt løsner hyperplasien fra omgivelsene. På denne måten fjernes hyperplasien i ett sammenhengende stykke, mens den ved transuretral reseksjon fjernes i småbiter.
Etter operasjonen ligger pasienten med kateter, og som regel har man gjennomskyll første dag. Gjennomskyll vil si at det renner kontinuerlig skyllevæske inn i blæren og ut igjen gjennom et toløpet kateter. Det vil alltid være en viss blødning etter operasjoner på prostata, og gjennomskylling vil hindre at det dannes koagler som stopper til kateteret.
Om lag 85 prosent av alle pasienter som opereres for prostataplager blir kvitt plagene sine og kan late vannet som i ungdommen. Noen av symptomene bedres raskt etter en operasjon, mens andre symptomer, som for eksempel nattlig vannlating, kan trenge måneder på å bedre seg.




Kommentarer
Kommentarer til artikkelen blir synlig for alle. Ikke skriv inn sensitive opplysninger, for eksempel helseopplysninger. Fagansvarlig eller redaktør svarer når de kan. Det kan ta tid før du får svar.
Du må være logget inn for å kommentere.