Legemiddelmetabolisme er kroppens omsetning og håndtering av legemidler. Metabolismen er tredje ledd i beskrivelsen om hva kroppen gjør med et legemiddel (farmakokinetikk), som også omfatter absorpsjon (opptak), distribusjon (fordeling) og ekskresjon (utskillelse).
Vannløselige legemidler skilles i prinsippet ut uforandret i urinen. Fettløslige legemidler omdannes så de blir mer vannløselige før de skilles ut. Omdannelsen av legemidler, også kalt biotransfomasjon eller metabolisme, skjer i all hovedsak i leveren, men kan også skje andre steder, som i blodplasma, tarmveggen og andre vev.
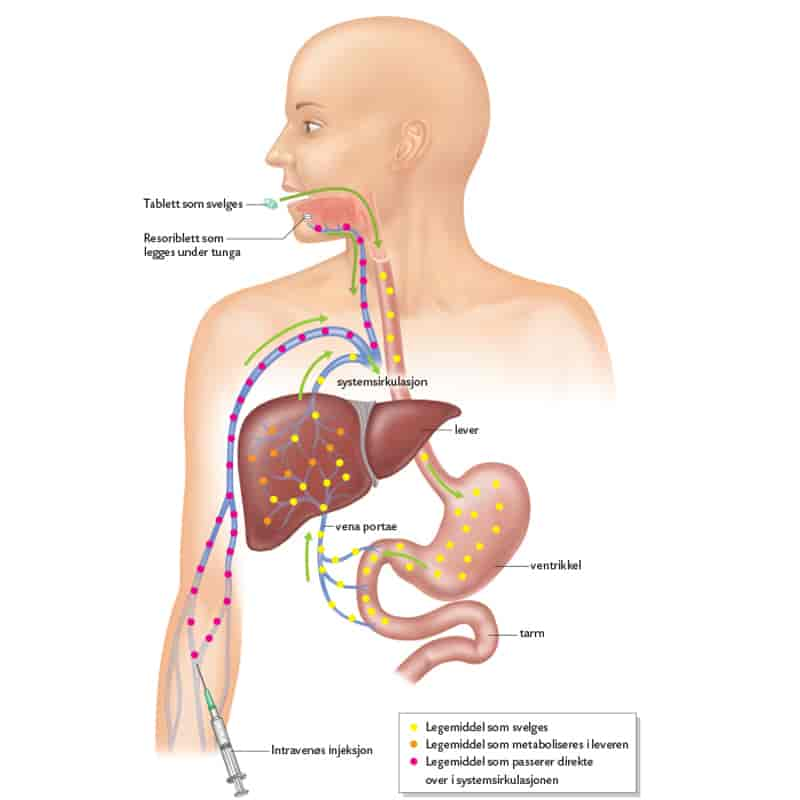
Alle legemidler som svelges vil absorberes fra tarm og passere portvenen og leveren på sin videre vei i blodomløpet. I leveren blir en del av legemidlet omdannet (metabolisert) før det når frem til andre organer og vev. Dette kalles førstepassasjemetabolisme. Førstepassasjemetabolisme gjør seg gjeldende når legemidler tas som tabletter som svelges og virkestoffene tas opp via tarmen. Legemidler som injiseres i hud eller muskulatur, eller som tas som tas opp via munnslimhinnen (resoribletter) eller gis i endetarmen (stikkpille) passerer ikke leveren, men går direkte inn i systemkretsløpet.



Kommentarer
Kommentarer til artikkelen blir synlig for alle. Ikke skriv inn sensitive opplysninger, for eksempel helseopplysninger. Fagansvarlig eller redaktør svarer når de kan. Det kan ta tid før du får svar.
Du må være logget inn for å kommentere.