Epilepsi er ikke én sykdom, men en samlebetegnelse på sykdommer og skader i hjernen med tendens til anfallsvis opptreden av funksjonsforstyrrelse. Funksjonsforstyrrelsene i hjernen er forårsaket av unormale og ukontrollerte elektriske utladninger som kan sees i elektroencefalografi (EEG). Legemidler som brukes for å forebygge og redusere epileptiske anfall kalles antiepileptika.
epilepsi
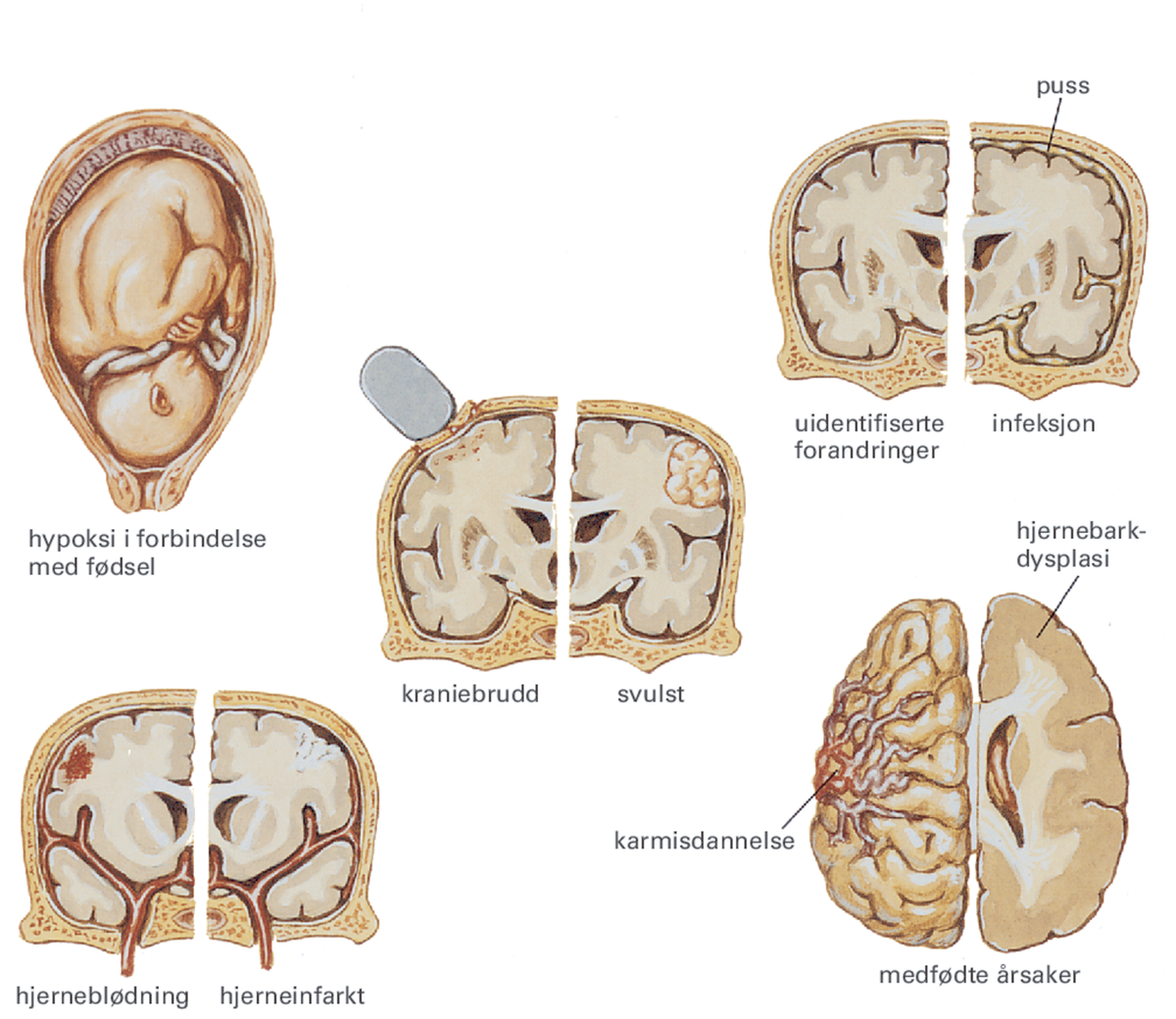
Epilepsi kan ha mange årsaker – her er noen av årsakene med et fokalt utgangspunkt.

Epilepsi. Identitetsmerke som viser at en person har epilepsi.
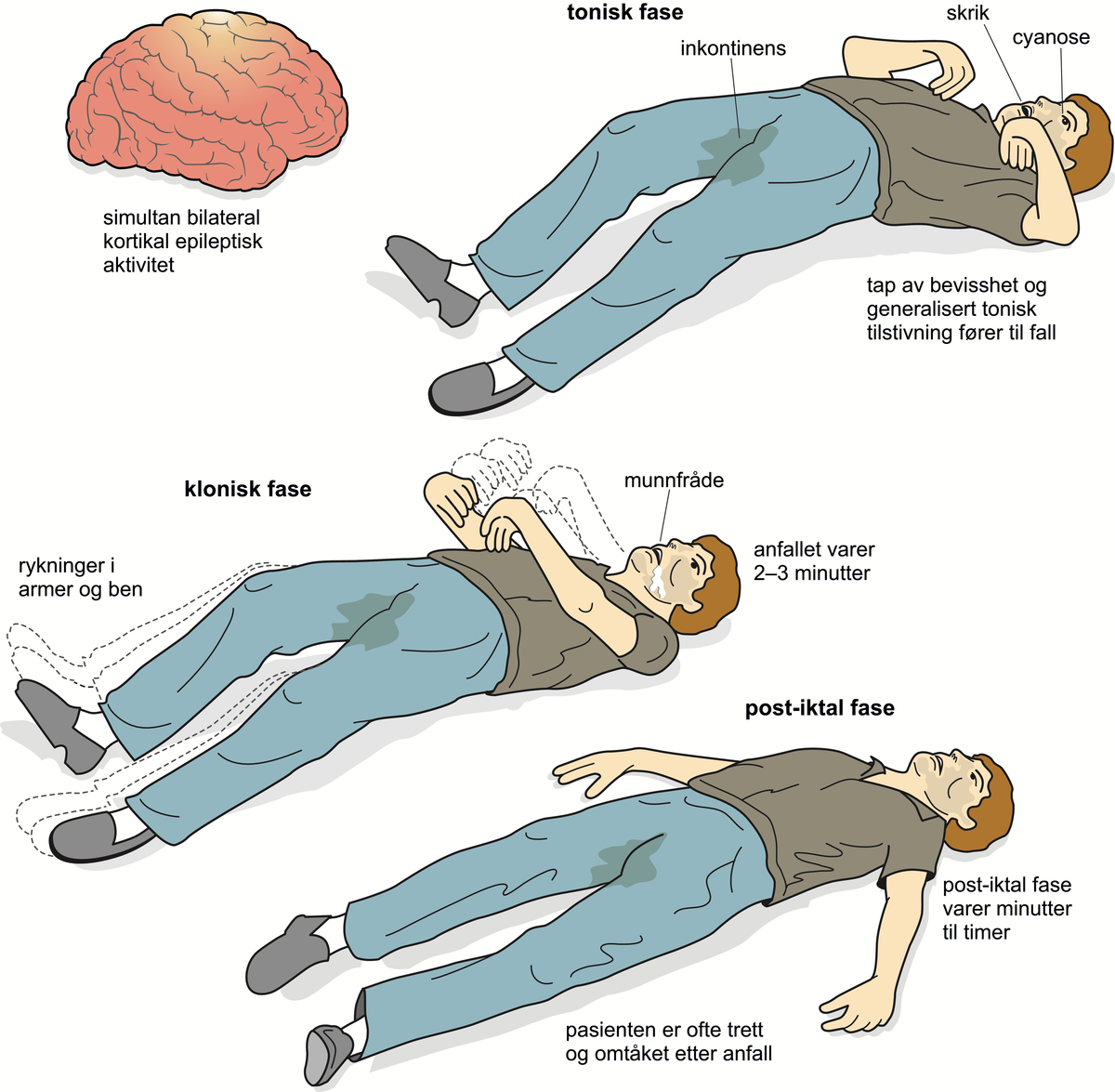
Utviklingen av et primært generalisert tonisk-klonisk anfall.
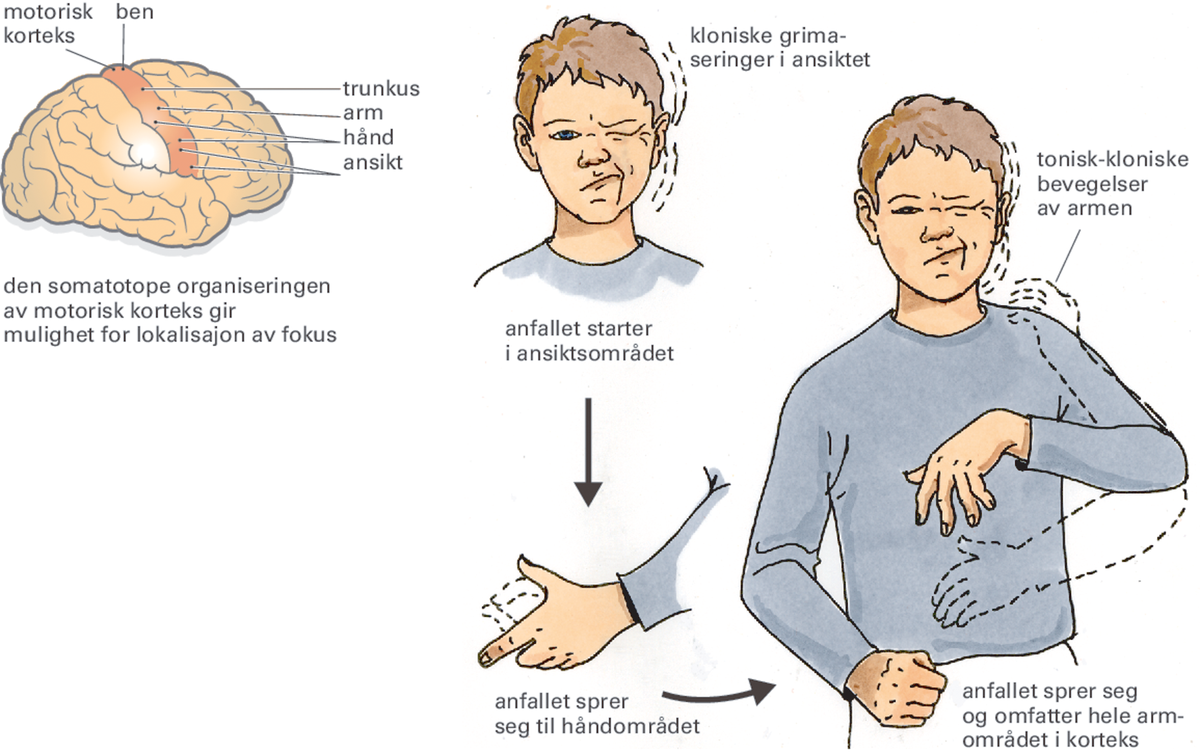
Motoriske symptomer kan forekomme ved et fokalt anfall.
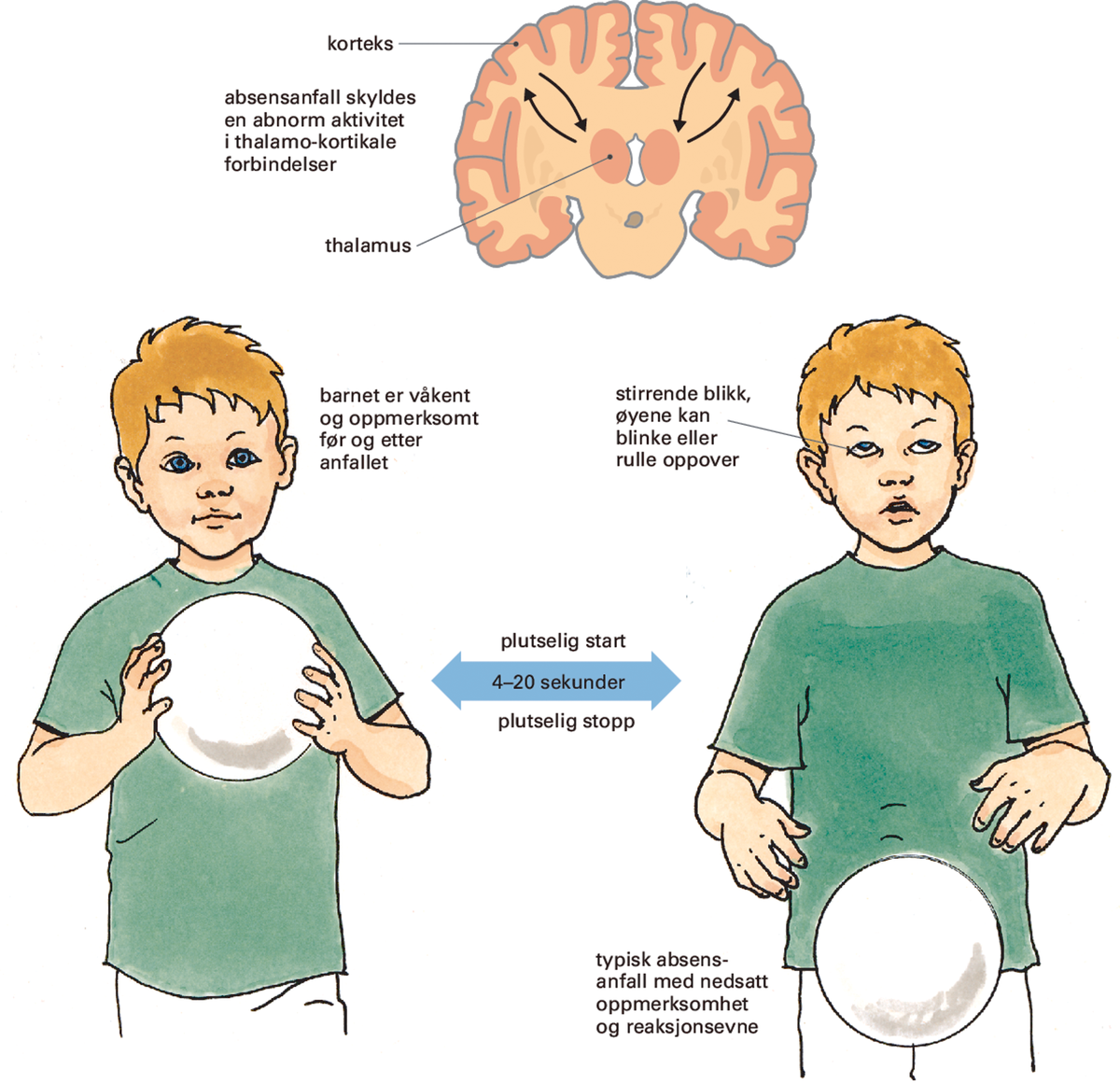
Absensanfall hos en pasielt med absens-epilepsi (petit mal).
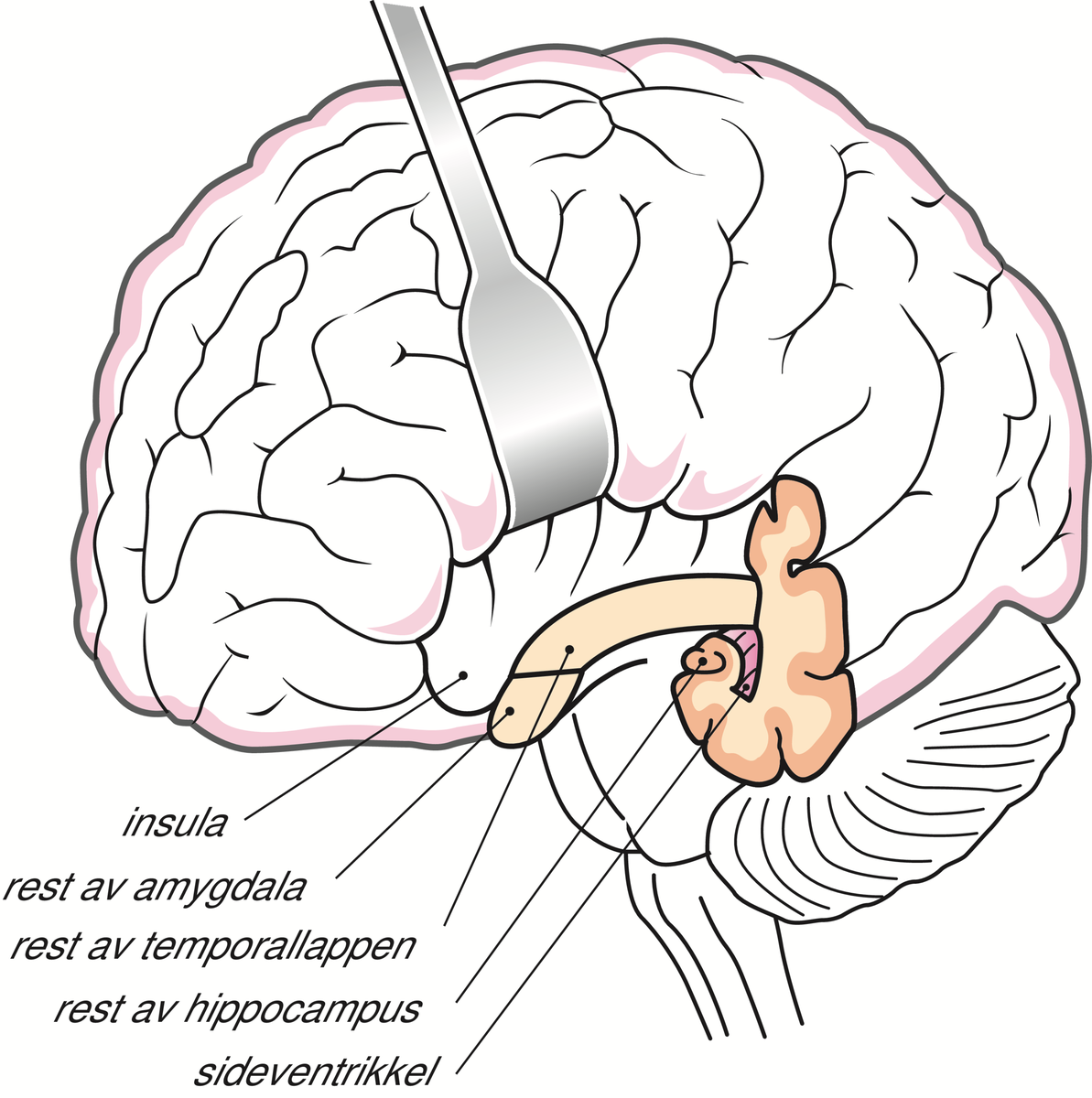
Fjerning av en temporallapp der en epilepsi har sitt utgangspunkt (temporallappsreseksjon), er den vanligste operasjonen for epilepsi. Hippocampus og omkringliggende hjernebark er de områdene som vanligvis fjernes.
Utbredelse
At en person har aktiv epilepsi vil si at personen har hatt minst ett epileptisk anfall i løpet av de fem siste årene og/eller bruker antiepileptika som forebyggende mot epileptiske anfall. I Norge, som i mange andre land, regner man med at om lag 0,7 prosent av befolkningen har aktiv epilepsi. Det tilsvarer omtrent 31 000 voksne og 5000 barn. Epilepsi er dermed et betydelig problem, både menneskelig, medisinsk og sosialt. Det er anslått at om lag fem prosent av befolkningen en gang i løpet av livet sitt har et enkelt epileptisk anfall, også kalt leilighetsanfall, uten at dette representerer noen varig epilepsi.
Årsaker
Epilepsi kan ha ulike årsaker, men et fellestrekk er at alle sykdommer, skader eller misdannelse av hjernebarken gir økt risiko for utvikling av epilepsi. I mange tilfeller kan det ikke påvises noen helt sikker årsak. Årsakene kan inndeles i ulike kategorier:
- genetisk
- strukturell
- metabolsk
- immunologisk
- infeksjonsbetinget
- ukjent årsak
Ved såkalte fokale anfall vil man fra anfallsbeskrivelsen og EEG-registreringen kunne finne det området av hjernen hvor anfallene har sitt utgangspunkt – det epileptiske fokuset. Dette sier imidlertid ikke noe sikkert om hva anfallet skyldes eller hva som har skapt det epileptiske fokuset. Ved fokale epileptiske anfall kan det være en form for hjerneskade eller hjernesykdom som må undersøkes av en spesialist i nevrologi. Ved generaliserte krampeanfall er det mindre vanlig å finne en sikker årsak til epilepsien.
Ved å vurdere hvilken del av hjernen som er særlig påvirket, pasientens alder, type skade eller sykdom og arvelige faktorer, er det mulig å klassifisere epilepsitilstanden nærmere. Noen av tilstandene, epilepsisyndromer, er relativt sjeldne, men kan gi store behandlingsmessige problemer, slik som epilepsiformen Lennox-Gastaut syndrom.
Klassifisering av epileptiske anfall
Det er flere typer epileptiske anfall, se tabell 1. Anfallene klassifiseres basert på symptomer (anfallssemiologi) og EEG-funn under og mellom anfallene.
Anfall som kommer i forbindelse med og er utløst av en spesiell årsak, for eksempel en infeksjon eller hjerneskade, kalles symptomatiske og provoserte anfall. Anfall som kommer helt tilfeldig eller i forbindelse med lite søvn og/eller belastning, kalles uprovoserte anfall og leilighetsanfall.
Et epileptisk anfall kan utløses hos alle mennesker under spesielle påvirkninger, som for eksempel ved spesielle sykdomstilstander eller forgiftninger. Det er bare i de tilfellene hvor den primære årsak er lokalisert til hjernen, at tilstanden kalles epilepsi.
Tidligere var det et krav om minst to uprovoserte epileptiske anfall for å stille diagnosen epilepsi. Nå kan diagnoses stilles også etter ett uprovosert anfall hvis legen vurderer risikoen for nye anfall til å være betydelig, for eksempel ved påvist epileptisk aktivitet i EEG.
Anfallshyppighet
Hos pasienter med epilepsi vil anfallshyppigheten variere fra pasient til pasient – fra noen få anfall i løpet av hele pasientens levetid til over 100 anfall om dagen. Anfallene kan opptre spontant, altså uten kjent foranledning, eller utløses av bestemte provoserende faktorer. I periodene mellom anfallene er pasienten som regel helt symptomfri. Epilepsitilbøyeligheten kan da ofte påvises ved hjelp av EEG (se nedenfor).
Generalisert anfallsstart
Generaliserte epileptiske anfall, se tabell 1, er anfall som allerede i utgangspunktet omfatter begge hjernehalvdelene, uten at det er mulig å påvise noe fokalt utgangspunkt i hjernebarken.
Fokal anfallsstart
Ved fokale anfall (tidligere partielle anfall) bærer funksjonsforstyrrelsen preg av at anfallet utgår fra et bestemt, avgrenset område av hjernens overflate – det epileptiske fokuset.
Andre anfallsformer
Andre anfallsformer enn de som er nevnt ovenfor, er preget enten av tilstivning av større deler av kroppen (toniske anfall) eller av gjentatte rykninger i deler av kroppen (kloniske anfall). Ved atoniske anfall blir plutselig kraften i muskulaturen borte, slik at pasienten med ett synker sammen. Disse anfallene kan komme så brått at pasienten faller og skader seg.
Salaam-kramper
Såkalte salaam-kramper, som forekommer ved Wests syndrom, er en type anfall som opptrer hos små barn. De arter seg ved hurtig foroverbøyning av hode og kropp samtidig med bøyning av armene. Ofte kommer slike anfall i langvarige serier.
Status epilepticus
Vanligvis varer et slikt epileptisk anfall i opptil noen minutter. I de tilfellene hvor et anfall fortsetter over lengre tid, eventuelt gjentar seg med korte mellomrom, foreligger en tilstand som kalles status epilepticus. Dette er vedvarende anfallsaktivitet eller hyppig gjentatte anfall (serieanfall). I de tilfellene der et generalisert tonisk-klonisk anfall vedvarer, eventuelt gjentas med korte mellomrom, kan tilstanden være livstruende. Slike former for status epilepticus krever øyeblikkelig behandling og oftest innleggelse i sykehus. Status epilepticus kan også opptre ved de andre anfallsformene.
Feberkramper
En spesiell type av leilighetsanfall er feberkramper hos barn i de to første leveårene. Anfallene regnes imidlertid ikke som epilepsi, ettersom de utelukkende opptrer i forbindelse med feber, og fordi anfallene i de aller fleste tilfeller forsvinner når barnet blir eldre. Hos noen få barn med feberkramper vil det kunne foreligge en reell epilepsi der anfallene utløses av feberstigningen.
Psykogene, ikke-epileptiske anfall
I noen tilfeller forekommer anfall av psykisk karakter som kan være vanskelig å skille fra reelle epileptiske anfall. Slike anfall kalles psykogene, ikke-epileptiske anfall (på engelsk psychogenic non-epileptic seizures, som forkortes PNES). Det kan være nødvendig med spesialundersøkelser for å klarlegge hvorvidt det dreier seg om ikke-karakteristiske epileptiske anfall eller en psykogen tilstand. Noen pasienter har både psykogene anfall og reelle epileptiske anfall.
Uklassifiserbare anfall
Ved uklassifiserbare anfall vil man til tross for all utredning, eller at det mangler tilstrekkelig informasjon, ikke klare å klassifisere anfallene nærmere.
Anfallsutløsende faktorer
Et epileptisk anfall kan i noen tilfeller relateres til spesielle anfallsutløsende forhold. De viktigste er søvnmangel, stort alkoholinntak, psykisk stress og flimrende lys. Hos enkelte kvinner kan anfallene være knyttet til bestemte deler av menstruasjonssyklus. Ofte er særlig den samme anfallsutløsende faktoren av betydning for den enkelte pasient. I tillegg til de nevnte, og viktigste, anfallsutløsende faktorene kan det forekomme anfallsutløsende faktorer av mer spesiell karakter.
Diagnostikk
Elektroencefalografi
Felles for alle former for epileptiske anfall er at man ved bruk av elektroencefalografi (EEG) under anfall vil finne unormale, elektriske spenningsforandringer fra større eller mindre deler av hjernen.
I en frisk hjerne er hjernecellenes stoffskifteprosesser og samspillet mellom hjernecellene stabilt regulert. Personen vil derfor ha et regelmessig EEG-mønster. Ved et epileptisk anfall vil det komme karakteristiske utladninger. Disse utladningene er litt forskjellige ved de ulike anfallstypene.
Også utenom anfall vil det hos en andel av pasientene forekomme unormale elektriske spenningsforandringer som kan sees på EEG. Slike utladninger representerer ofte en form for små epileptiske anfall, men de vil vanligvis ikke merkes av pasienten eller andre.
Observasjoner
I tillegg til EEG-registreringer er det viktig å få nøyaktige opplysninger fra pasienten og de pårørende. Man vil da være interessert i å få frem hvordan anfallet starter, spesielt om det er symptomer som kan tyde på at anfallet har sitt utgangspunkt i et bestemt område av hjernen. Videre er det ønskelig med opplysninger om eventuelle utløsende årsaker, hva som foregikk under selve anfallet, og også om hvordan pasienten var i tiden etter anfallet. Disse opplysningene vil sammen med EEG-registreringen danne grunnlaget for en bestemmelse av hva slags anfallsform som foreligger.
Framprovosering av anfall
Hvis små epileptiske utladninger ikke kommer frem ved vanlige EEG-undersøkelser, kan man provosere dem frem på forskjellige måter:
- hyperventilering, det vil si at pasienten puster dypt i noen minutter
- fotostimulering, det vil si at pasienten utsettes for flimrende lys
- søvndeprivasjon, det vil si at pasienten er våken en hel natt før registreringen
Langtidsregistrering
Det kan også være aktuelt å registrere EEG over lengre tid enn det som vanligvis er tilfelle, det vil si 20–30 minutter. Ved såkalt langtidsmonitorering er det mulig å registrere EEG kontinuerlig over opptil flere døgn. Man kan da både få frem epileptiske utladninger og eventuelt anfall i tilknytning til bestemte funksjoner eller tider på døgnet. På denne måten er det også mulig å få et inntrykk av mengden med epileptisk aktivitet gjennom et døgn. Dette kan brukes til å sammenligne en pasients tilstand før og etter behandling.
Langtidsregistreringer av EEG kombineres ofte med videoopptak av pasienten. På opptaket lagres både lyd og bilde av pasienten sammen med EEG-registreringen, slik at man ved avspilling samtidig kan observere pasienten og eventuelle anfall og de tilhørende EEG-forandringene. En slik registrering kan skje enten ved at pasienten er fast tilkoblet med ledninger, eller ved såkalt trådløs overføring, telemetri, der pasienten kan bevege seg fritt omkring, men da med en liten sender på hodet.
Langtidsregistrering kan også benyttes til å observere barn som mistenkes å ha nedsatt konsentrasjonsevne på grunn av epileptiske utladninger. I forbindelse med en læringssituasjon vil videoopptaket kunne påvise om det forekommer forandringer i EEG under spesielle situasjoner der pasienten har problemer.
Undersøkelser ved epilepsi
Sykehistorien med opplysninger om anfallenes karakter vil sammen med EEG gi informasjon om anfallstype. Anfallstypen vil kunne gi holdepunkter for at det kan foreligge en fokal hjerneskade. Sannsynligheten for slik skade øker hvis det ved en nevrologisk undersøkelse påvises forandringer som kan knyttes til bestemte områder av hjernen. I forbindelse med undersøkelse hos lege og på sykehus vil det bli tatt ulike blodprøver og eventuelt også undersøkelse av cerebrospinalvæsken, som er den væsken som omgir hjernen og ryggmargen.
Bildeundersøkelser
For å utelukke sykdom eller skade i hjernen, vil man hos alle pasienter med epilepsi utføre en billedundersøkelse av hjernen. MR (magnettomografi) gir best opplysninger om mindre forandringer i hjernen. Ved undersøkelse av hjernens blodgjennomstrømning ved hjelp av positronemisjonstomografi (PET) og singel foton emisjons-computertomografi (SPECT) er det i mange tilfeller mulig å påvise nedsatt blodgjennomstrømning rundt det epileptiske fokuset. Dette området viser seg ofte å være større enn det området man kan se er forandret, når en gjør undersøkelser i form av CT (computertomografi) eller MR.
Nevropsykologiske undersøkelser
Fordi ulike områder av hjernen har ulike funksjoner, vil spesielt tilrettelagte nevropsykologiske undersøkelser kunne påvise funksjonelle forandringer som ikke er åpenbare, verken for pasienten eller de nærmeste. Dette kan bidra til lokalisering av et epileptisk område i hjernen, men også si noe om i hvilken grad epilepsien innvirker på pasientens funksjon.
Behandling av epilepsi
Behandling av epilepsi omfatter tre hovedsituasjoner:
- Behandling av et enkelt anfall
- Behandling av pasienter med pågående epileptiske anfall (status epilepticus)
- Forebyggende behandling av pasienter for å forhindre tilbakevendende anfall
Førstehjelp ved et epileptisk krampeanfall
- Vær rolig. Anfallet gir ikke smerter og går oftest over av seg selv i løpet av to–tre minutter
- Forsøk å legge pasienten ned og løsne på stramtsittende tøy
- Beskytt hodet mot støt på grunn av krampene
- Stikk ikke noe inn mellom tennene – det hjelper ikke og kan gi tannskader
- Forsøk ikke å stanse krampene eller å gjenopplive pasienten. La vedkommende være i fred til anfallet går over av seg selv
- Ikke gi noe å spise eller drikke under anfallet, pasienten kan ikke svelge
- Når krampene har stanset, legges pasienten over på siden med hodet lavt slik at luftveiene holdes åpne
- Legehjelp eller sykehusinnleggelse er nødvendig hvis det forekommer skader eller langvarige, gjentatte anfall
- Bli hos pasienten til bevisstheten er vendt tilbake og vedkommende kan klare seg selv
- Beskytt pasienten mot nysgjerrige tilskuere
Status epilepticus (eller serieanfall der anfallene opptrer med korte mellomrom) kan være livstruende. I tillegg til førstehjelp kreves det derfor at pasienten snarest mulig får legehjelp og innlegges i sykehus. I noen tilfeller hvor det er en kjent tilbøyelighet til å få gjentatte store anfall, kan pårørende utstyres med et raskt virkende legemiddel som kan gis i munnslimhinnen eller i endetarmen.
Legemiddelbruk
Legemidler mot epilepsi kalles antiepileptika. Behandling med antiepileptika krever regelmessig oppfølging og strekker seg over flere år. Behandlingen kan gis i tablettform eller, ofte hos barn, som mikstur.
Alvorlige anfallsformer og hyppige anfall vil tale sterkt for medikamentell behandling. Sjeldne anfall, og spesielt anfall der man kan påvise utløsende faktorer, vil ikke uten videre gi grunnlag for medikamentell behandling. Hvis man unngår anfallsutløsende situasjoner, kan legemiddelbruken begrenses.
Etter oppstart av medikamentell behandling er det nødvendig med hyppige kontroller, spesielt for å måle om konsentrasjonen av legemiddelet i blodet er tilfredsstillende, og om det forekommer bivirkninger. Blodprøven tas som oftest om morgenen før man har tatt legemiddelet, og konsentrasjon av legemiddelet måles, såkalt medikamentfastende serumspeil, og sammenlignes mot et referanseområde.
Avslutning av legemiddelbruk
Når en pasient har vært anfallsfri i to til fem år, vil en vanligvis vurdere om man skal forsøke å slutte med legemidler. Her er det flere forhold å ta hensyn til, blant annet resultater fra EEG-registreringer. Nedtrappingen må skje langsomt over flere måneder. Risikoen for nye anfall er til stede, og det kan være nødvendig å starte opp med legemiddelet igjen. Hos mange barn, og en del voksne, er det mulig å trappe ned og etter hvert helt slutte med medikamenter.
Operativ behandling
Operasjon har særlig vært brukt i de tilfellene hvor det påvises anatomiske forandringer i en del av hjernen ved billedmessige undersøkelser. Det er også mulig å operere der man ikke kan påvise større forandringer bortsett fra at det forekommer epileptisk aktivitet. For å kartlegge aktuelle områder må man i noen tilfeller legge inn elektroder under skalletaket direkte på hjernen for å registrere den elektriske aktiviteten så nær hjernebarken som mulig gjennom et nevrokirurgisk inngrep.
I enkelte tilfeller kan man fjerne området der epilepsianfallene har sitt utgangspunkt. I mange tilfeller fører dette til fullstendig anfallsfrihet, og hos de aller fleste blir det en bedre anfallskontroll enn tidligere. I noen tilfeller hvor det ikke er mulig å fjerne et epileptisk fokus, eller hvor det foreligger en generalisert epilepsi, kan det likevel være ønskelig å forsøke å bedre situasjonen ved en operasjon. I disse tilfellene kan kirurgi redusere voldsomheten i anfallene ved at deler av hjernebjelken (corpus callosum) som binder de to hjernehalvdelene sammen, skjæres over. Denne operasjonen er bare aktuell ved alvorlige og spesielle former for epilepsi.
Skal man få et godt resultat, er det viktig at det epileptiske fokuset fjernes på et tidlig tidspunkt. Hvis en pasient har hyppige anfall til tross for bruk av antiepileptika, bør det derfor vanligvis bare gå noen få år med medikamentell behandling før man overveier om pasienten kan ha nytte av en operasjon.
En annen behandling er vagusstimulering. Da legges en elektrode rundt vagusnerven på halsen. Signalene fra stimulatoren vil hemme tendensen til epileptiske utladninger i hjernen.
Fysisk aktivitet
Fysisk aktivitet, gjerne i form av regelmessig trening, vil være positivt for de fleste pasienter med epilepsi.
Prognose
Sammenlignet med den generelle befolkningen, vil personer med epilepsi ha økt sykelighet og dødelighet. Det er flere årsaker til den økte dødeligheten:
- underliggende årsak til anfallene
- anfallsrelaterte ulykker eller skader
- plutselig uventet død (engelsk: sudden unexpected death in epilepsy; SUDEP)
Generelt vil rundt 70 prosent etter hvert bli helt anfallsfrie, og rundt halvparten av disse kan slutte med legemidler. God prognose forventes for barn i skolealderen med hyppige absenser. Her oppnår opptil 80 prosent anfallsfrihet. Blant dem som rammes av generaliserte krampeanfall, regner man med at over 60 prosent kan bli anfallsfrie ved enkel medikasjon. Ved de fokale anfallsformene der årsaken er en lokalisert hjerneskade, vil prognosen være avhengig av den tilgrunnliggende årsaken. Av pasienter med fokale anfall med redusert bevissthet uten påvisbare forandringer i hjernen regner man med at omtrent en tredel blir anfallsfrie, en tredel blir betydelig bedret, mens en tredel fortsetter å ha en del anfall.
Selv om mange pasienter med epilepsi ikke blir anfallsfrie, vil de fleste epilepsipasienter greie seg bra, kunne gjennomføre utdannelse og fungere i vanlig arbeidsliv. De fleste slike pasienter vil kunne følges opp av fastlegen i samarbeid med nevrologisk avdeling på et nærliggende sykehus.
En regner med at omtrent én av fire pasienter med psykisk utviklingshemning eller cerebral parese også har epilepsi. Dette er knyttet til at epilepsi ofte er forårsaket av hjernesykdom eller hjerneskade.
Spesialtilbud for personer med epilepsi
For personer med vanskelig epilepsi og/eller psykososiale problemer finnes det tilbud på universitetssykehusene. I tillegg har Oslo universitetssykehus et spesialsykehus for epilepsi, Spesialsykehuset for epilepsi (SSE), i Sandvika. Her er det spesiallaboratorier, treningsavdeling, fysioterapiavdeling og egen skole.
På nevrologisk avdeling ved Oslo universitetssykehus, Rikshospitalet, finnes en egen rådgivningstjeneste for kvinner med epilepsi, som blant annet kan gi råd om graviditet og epilepsi. Bare i spesielle tilfeller, der kvinnen har svært alvorlig epilepsi og eventuelt også andre tilleggshandikap, vil graviditet frarådes.
Epilepsipasienter vil ikke kunne få sertifikat for fly eller sertifikat for transport av tyngre kjøretøy beregnet for større grupper passasjerer. Pasientens adgang til å ta førerkort for personkjøretøy er regulert blant annet gjennom vegtrafikkloven og førerkortforskriften.
Norsk Epilepsiforbund ble stiftet i 1974. Dette er en forening for pasienter og pårørende. Det finnes en lang rekke lokale lag rundt om i hele landet. Forbundet har som et av sine viktigste mål å drive informasjons- og opplysningsvirksomhet.
Tabell 1: Klassifikasjon av anfallstyper og epilepsityper
| I | Fokale anfall |
|---|---|
| 1 | Fokale anfall med bevart bevissthet (tidligere kalt enkle partielle anfall) |
| a Starter med motoriske symptomer (automatismer, spasmer, myoklonier eller atoniske, toniske eller kloniske symptomer) | |
| b Starter med ikke-motoriske symptomer (autonome, somatosensoriske eller emosjonelle symptomer) | |
| 2 | Fokale anfall med redusert bevissthet (tidligere kalt komplekse partielle anfall) |
| 3 | Fokale anfall med utvikling til et bilateralt tonisk-klonisk anfall |
| II | Generaliserte anfall |
| 1 | Generaliserte motoriske anfall |
| a Generaliserte tonisk-kloniske anfall (GTK) | |
| b Kloniske anfall | |
| c Toniske anfall | |
| d Myoklonier | |
| e Atoniske anfall | |
| f Epileptiske spasmer | |
| 2 | Generaliserte ikke-motoriske anfall |
| a Typiske absenser | |
| b Atypiske absenser | |
| c Andre typer absenser |
| III | Ukjente/uklassifiserbare anfall |
Les mer i Store norske leksikon
Eksterne lenker
Litteratur
- Nakken, Karl Otto: Fokus på epilepsi, 2003
- Taubøll, Erik & Anders Munthe-Kaas, red.: Epilepsihåndboka, 1998



Kommentarer (2)
skrev Jørgen Emaus Steen
svarte Thale Kristin Olsen
Kommentarer til artikkelen blir synlig for alle. Ikke skriv inn sensitive opplysninger, for eksempel helseopplysninger. Fagansvarlig eller redaktør svarer når de kan. Det kan ta tid før du får svar.
Du må være logget inn for å kommentere.