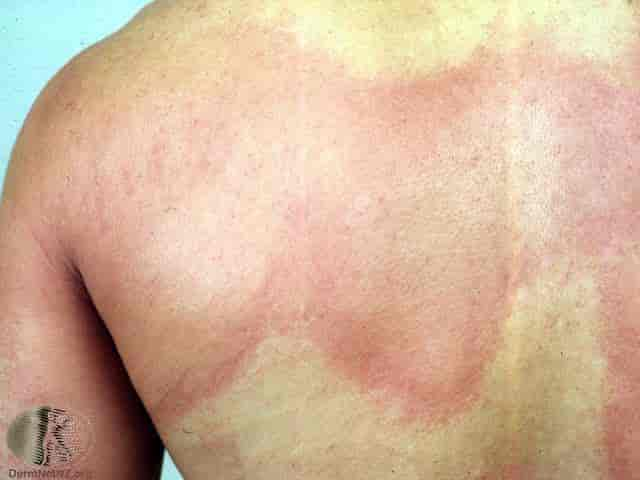
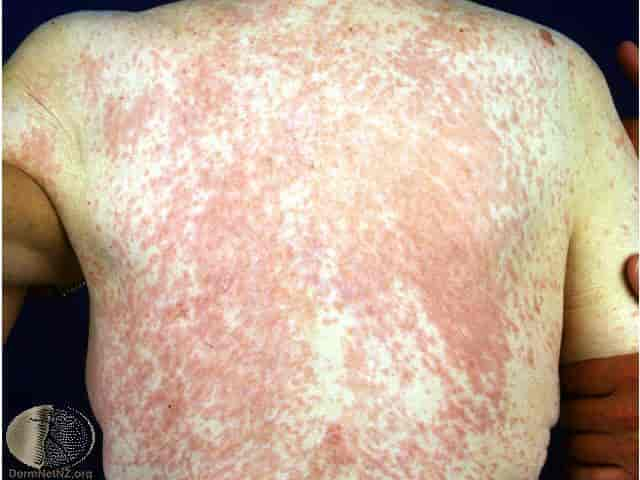
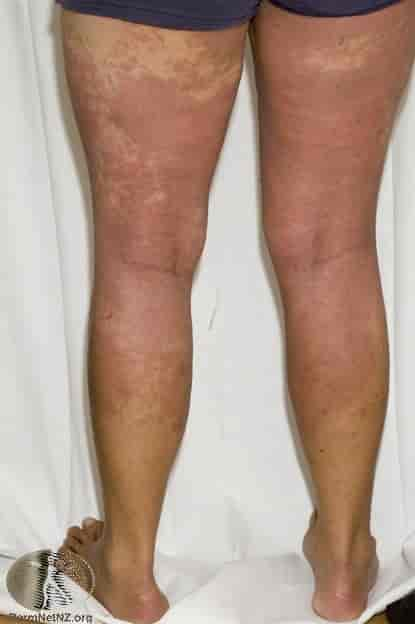
Legemiddelutslett er uønskede reaksjoner i huden fremkalt av legemidler. Forekomsten av legemiddelutslett er usikker på grunn av underrapportering. I bivirkningsrapporter opptrer hudreaksjoner som den største gruppen av legemiddelbivirkninger. En del antibiotika har særlig evne til å fremkalle hudreaksjoner, og gir utslett hos opptil fem prosent av pasientene som tar dem.
Risikoen for å reagere med utslett på legemidler er høyere hos kvinner enn hos menn, øker med alderen og med antall medisiner pasienten bruker. Pasienter med aids har en særlig høy risiko for å reagere på legemidler.



Kommentarer
Kommentarer til artikkelen blir synlig for alle. Ikke skriv inn sensitive opplysninger, for eksempel helseopplysninger. Fagansvarlig eller redaktør svarer når de kan. Det kan ta tid før du får svar.
Du må være logget inn for å kommentere.