All behandling av hjertekrampe bør begynne med at en kartlegger risikofaktorer for sykdommen hos den enkelte pasient. Etter dette bør adekvate livsstilsendringer være grunnsteinen i behandlingen, fordi disse endringene oftest vil gi en samtidig reduksjon av flere risikofaktorer, og dessuten kunne gjennomføres uten bivirkninger.
En kan bruke fysisk trening for å bedre blodtilførselen til truede områder av hjertemuskelen, da denne treningen kan stimulere utvikling av nye blodårer (sidegrener/kollateraler). Videre kan avleiringer av fettstoffer motvirkes ved livsstilsendringer som omlegging av kostholdet, økt fysisk aktivitet og røykestopp. Kosten bør være rik på fiberprodukter, feit fisk, magert kjøtt, frukt og grønnsaker, og overvektige bør tilstrebe vektreduksjon.
Behandlingen av hjertekrampe har flere siktemål. Man vil blant annet redusere smertetendensen, både akutt og på lengre sikt. For dette formålet er nitroglyserin, etter mer enn 100 år i klinisk bruk, fortsatt førstevalget. Dette preparatet utvider blodårer (såkalt vasodilatasjon), og har en typisk effekt ved hjertekrampe, gjerne etter bare noen få minutter. Siden begynnelsen av 1980-årene har det vært kjent at nitroglyserin utøver sin effekt på samme måte som et fysiologisk kjemisk stoff, nitrogenoksid (NO).
På lengre sikt kan medikamenter som demper puls og blodtrykk og som gjør hjertets arbeid mer rasjonelt, slik som betablokker og kalsiumblokker, også ha god effekt.
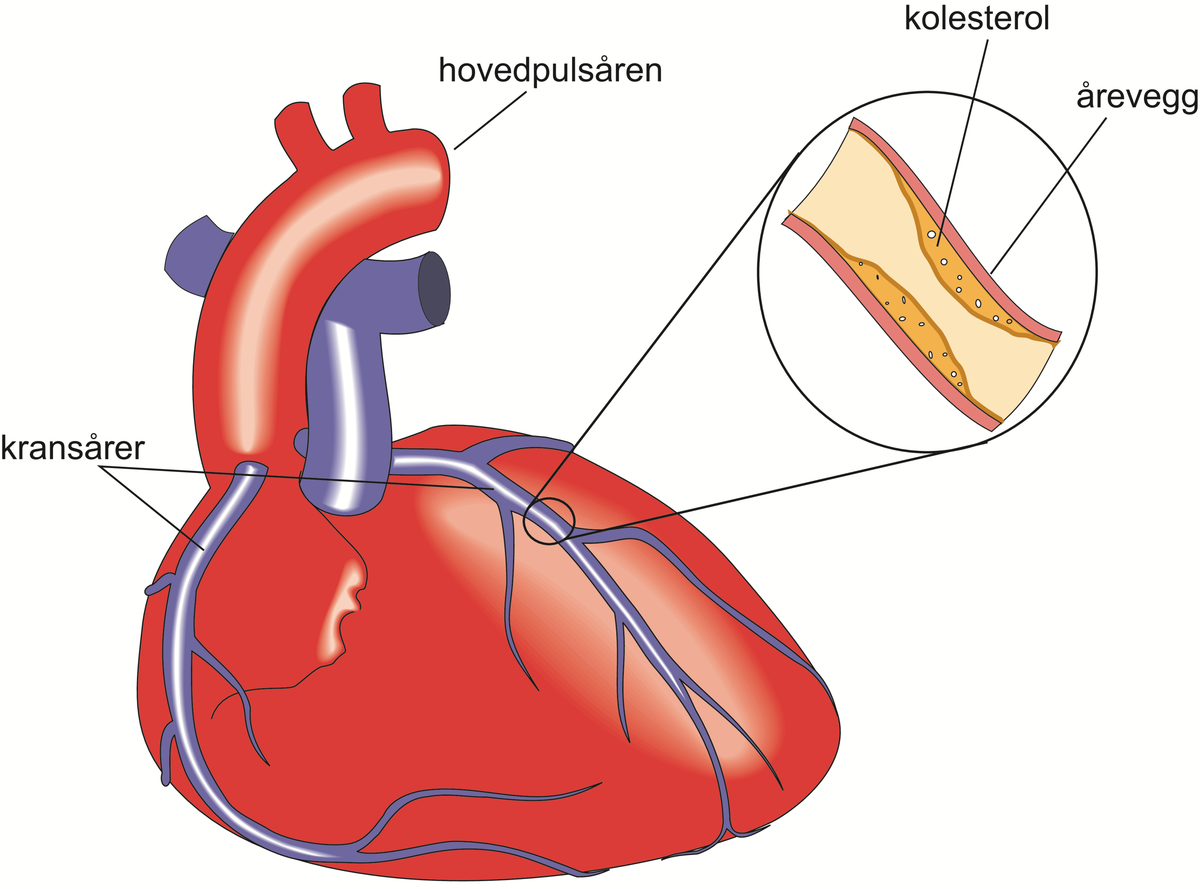
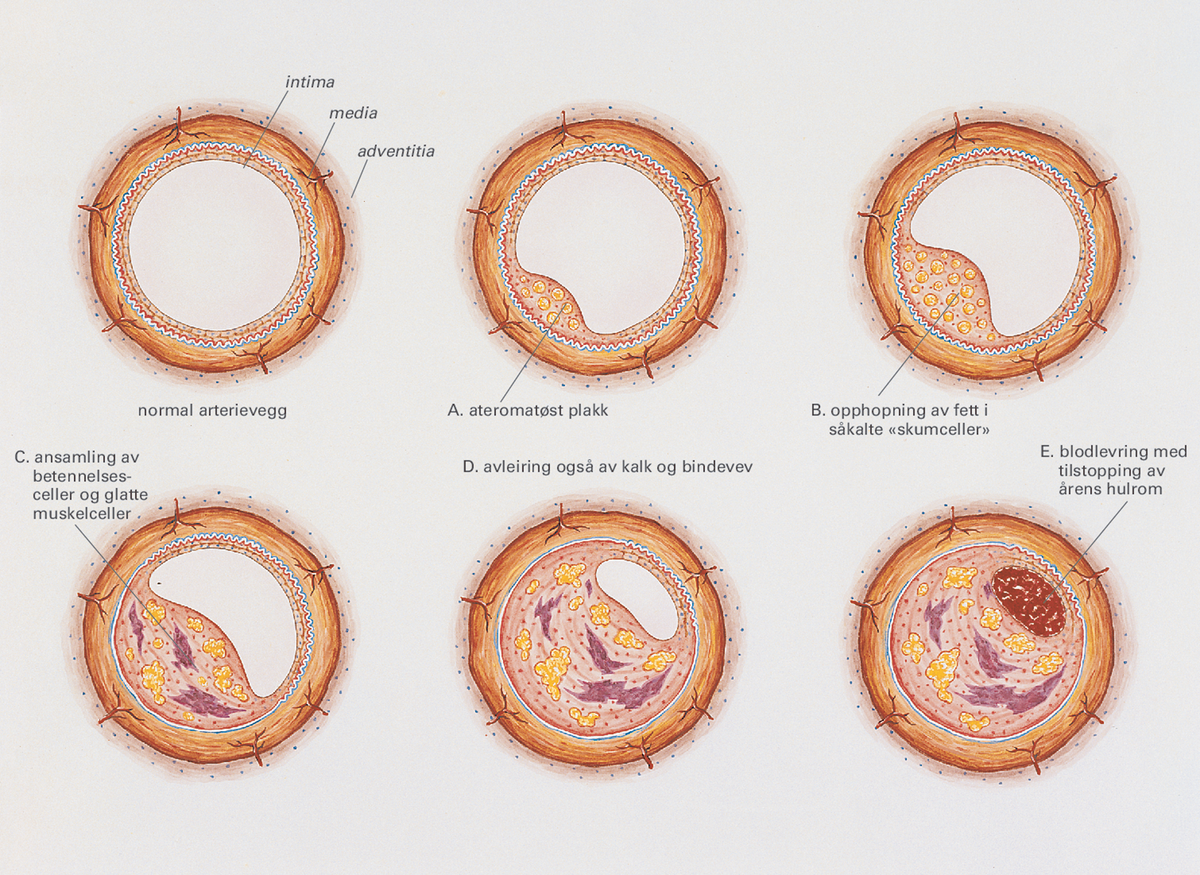
Både forhøyet blodtrykk og forhøyet kolesterol kan også senkes ved hjelp av medikamenter. Moderne kolesterolsenkende medikamenter (statiner) har ved langtidsbruk vist å kunne redusere sykelighet og dødelighet hos pasienter med hjertekrampe.
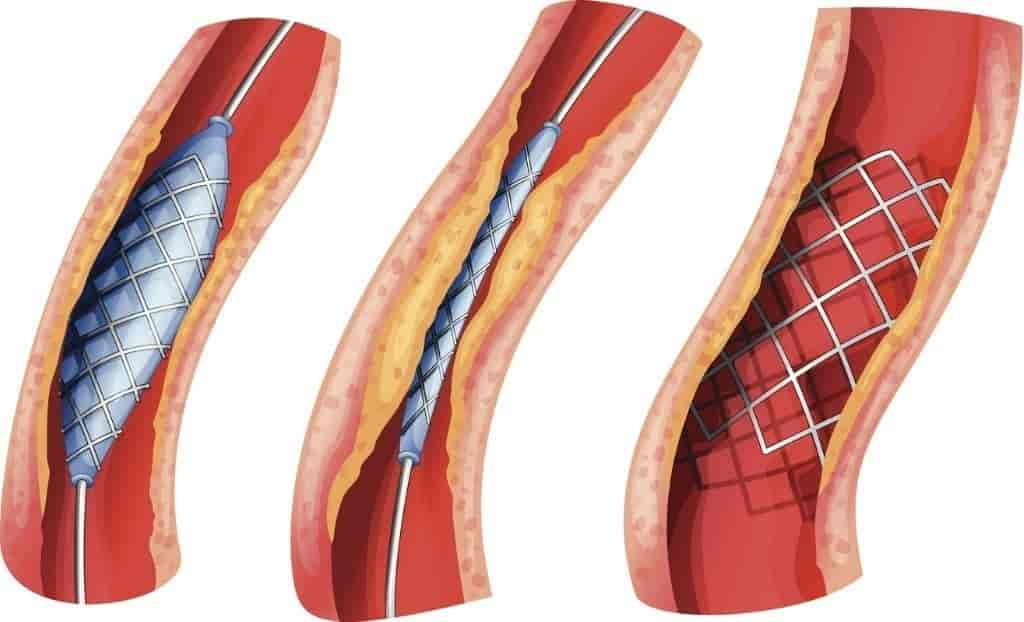
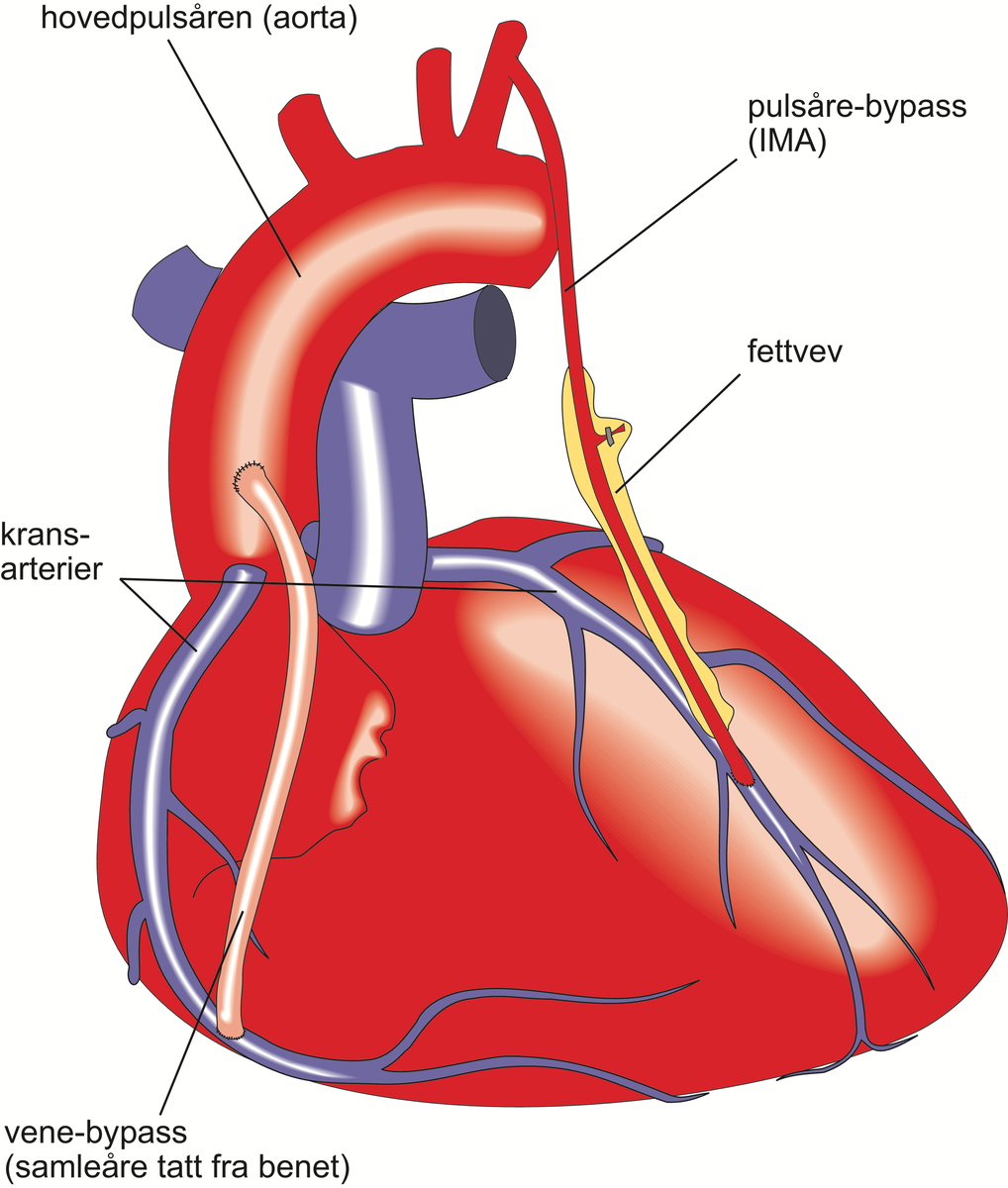
Ved uttalte forsnevringer kan så vel kirurgisk behandling der «nye» årer legges forbi de trange stedene (såkalt bypass -operasjon), som utblokking med ballongkateter innført fra en arterie ved håndleddet eller i lysken (perkutan koronar intervensjon, PCI), være aktuelt. Det sistnevnte inngrepet kan eventuelt gjentas dersom nye forsnevringer oppstår, og utblokking med ballongkateter gjøres også hos tidligere bypass-opererte pasienter om nødvendig. Ved utblokking vil det vanligvis legges inn en såkalt stent, et ekspanderende nettverk av metall som i stor grad hindrer ny forsnevring på samme sted. En slik stent legges inn med tilsvarende teknikk som den en bruker ved ballongblokking. Stentene er oftest «kledd» med et medikament som motvirker nye forsnevringer i det stentede området. Etter behandling med stent er det veldig viktig med riktig bruk av blodpropphindrende medikamenter. Disse foreskrives av legen i forbindelse med behandlingen.
Ved kransåresykdom vil det være aktuelt at en bruker blodpropphindrende medikamenter for å unngå utvikling av hjerteinfarkt. Vanligvis kombineres flere av de nevnte prinsippene hos den enkelte pasient. Dette fordrer nøyaktig legekontroll dersom en skal unngå bivirkninger. I alle tilfeller vil det samtidig være vesentlig med livsstilsendringer for å motvirke selve grunnsykdommen. Den viktigste behandlingen av denne er pasientens egen innsats for å påvirke kjente risikofaktorer som feil kosthold, fysisk inaktivitet og røyking.




Kommentarer
Kommentarer til artikkelen blir synlig for alle. Ikke skriv inn sensitive opplysninger, for eksempel helseopplysninger. Fagansvarlig eller redaktør svarer når de kan. Det kan ta tid før du får svar.
Du må være logget inn for å kommentere.