Hepatitt C skyldes hepatitt C-virus (HCV).
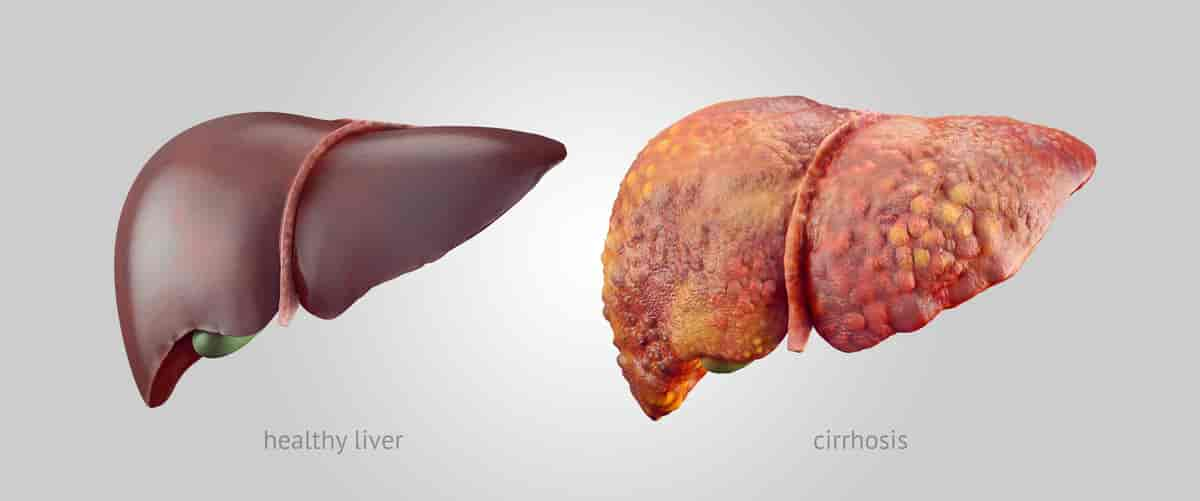
De færreste som smittes med HCV får sykdomssymptomer som tegn på akutt hepatitt. Likevel regner en med at flertallet (opptil 80 prosent) av dem som blir smittet med HCV blir bærere av virus, og en stor del av dem utvikler en form for kronisk leversykdom. Mange får påvist laboratoriemessige tegn til hepatitt C tilfeldig ved en rutinemessig blodprøve, ofte flere år etter smittetidspunktet. Leversykdommen vil hos mange være nokså uskyldig, men en del vil senere utvikle alvorlig leversykdom med levercirrhose. Cirrhose medfører en viss risiko for kreftutvikling i leveren, men lavere enn ved hepatitt B.
HCV har om lag de samme smitteveier som HBV, men viruset smitter i de fleste sammenhenger ikke så lett som HBV. For eksempel er mor-barn-smitte under fødsel med HCV mindre vanlig, og risikoen for smitte gjennom sex er lav. De fleste smittes via blod ved sprøytedeling, men også uhell der man stikker seg med infisert utstyr kan være en årsak. I mange u-land er det grunn til å anta at smitte i stor grad skjer ved gjenbruk av sprøyter og nåler i helsevesenet. Det er i dag liten risiko for HCV-smitte gjennom blod og blodprodukter, i alle fall i vår del av verden. Den viktigste risikogruppen for kronisk hepatitt C i Norge er personer som har injisert rusmidler.
Vi har ingen vaksine mot hepatitt C. Behandlingen av kronisk hepatitt C har imidlertid gjennomgått store forbedringer, og i 2014 kom et gjennombrudd med utvikling av nye og mer effektive medikamenter som virker mot alle de ulike variantene av HCV. I dag vil medikamentell behandling med tabletter utrydde HCV hos de fleste pasienter med hepatitt C. Behandlingen varer vanligvis 8–12 måneder. Mens de mest effektive midlene i starten var kostbare og forbeholdt enkelte pasientgrupper, er behandlingen nå (siden 2018) tilgjengelig gratis for alle som er smittet med HCV, uansett grad av leversykdom.
Forekomsten av hepatitt C har falt betydelig de siste årene som resultat av målrettet arbeid og utvikling av mer effektiv behandling. Ved inngangen til 2021 var det 3700 personer som levde med hepatitt C i Norge, mot over 10 000 i 2017. Helsedepartementet lanserte i 2018 en nasjonal strategi for å eliminere HCV, i tråd med anbefalinger fra WHO.




Kommentarer
Kommentarer til artikkelen blir synlig for alle. Ikke skriv inn sensitive opplysninger, for eksempel helseopplysninger. Fagansvarlig eller redaktør svarer når de kan. Det kan ta tid før du får svar.
Du må være logget inn for å kommentere.