Biologiske legemidler er spesialdesignede proteiner som produseres i levende celler, som sopp og bakteriekulturer, ved hjelp av rekombinant-DNA-teknologi. Teknikken gjør det mulig å fremstille antistoffer som helt spesifikt blokkerer ett eller flere signalmolekyler som er involvert i sykdomsutviklingen ved psoriasis.
Allerede på 1990-tallet fikk de første pasientene med psoriasis biologisk behandling i Norge. Dette var et paradigmeskifte i behandlingen av pasienter med alvorlig og moderat psoriasis. Både effekt og bivirkningsprofil var betydelig bedre enn alternativene som tidligere var brukt på denne pasientgruppen, nemlig metotreksat og ciklosporin. Til å begynne med ble bruken av biologiske legemidler begrenset av svært høye kostnader (cirka 150 000 kroner per år for én pasient), og av at det var en viss usikkerhet når det gjaldt bivirkninger ved langtidsbruk. Senere er det kommet mange nye alternativer, enda bedre effekt, sikkerheten er bedre dokumentert og ikke minst, kostnadene har falt dramatisk, blant annet fordi patentperioden på flere av medikamentene er utløpt.
Anbefalt førstevalg (november 2023) er et antistoff som blokkerer interleukin 23. Flere av de biologiske medikamentene som har god effekt på psoriasis, har også god effekt på psoriasisartritt.
Biologiske legemidler er proteiner. Proteiner blir ødelagt hvis de kommer i fordøyelsessystemet. Disse medikamentene må derfor tas som injeksjoner. De fleste pasientene gjør dette selv. Introduksjonen av behandling med biologiske legemidler har ført til vesentlig bedret livskvalitet for flertallet av pasientene med alvorlig og moderat psoriasis. I tillegg har behovet for sykehussenger til denne pasientgruppen blitt betydelig redusert.


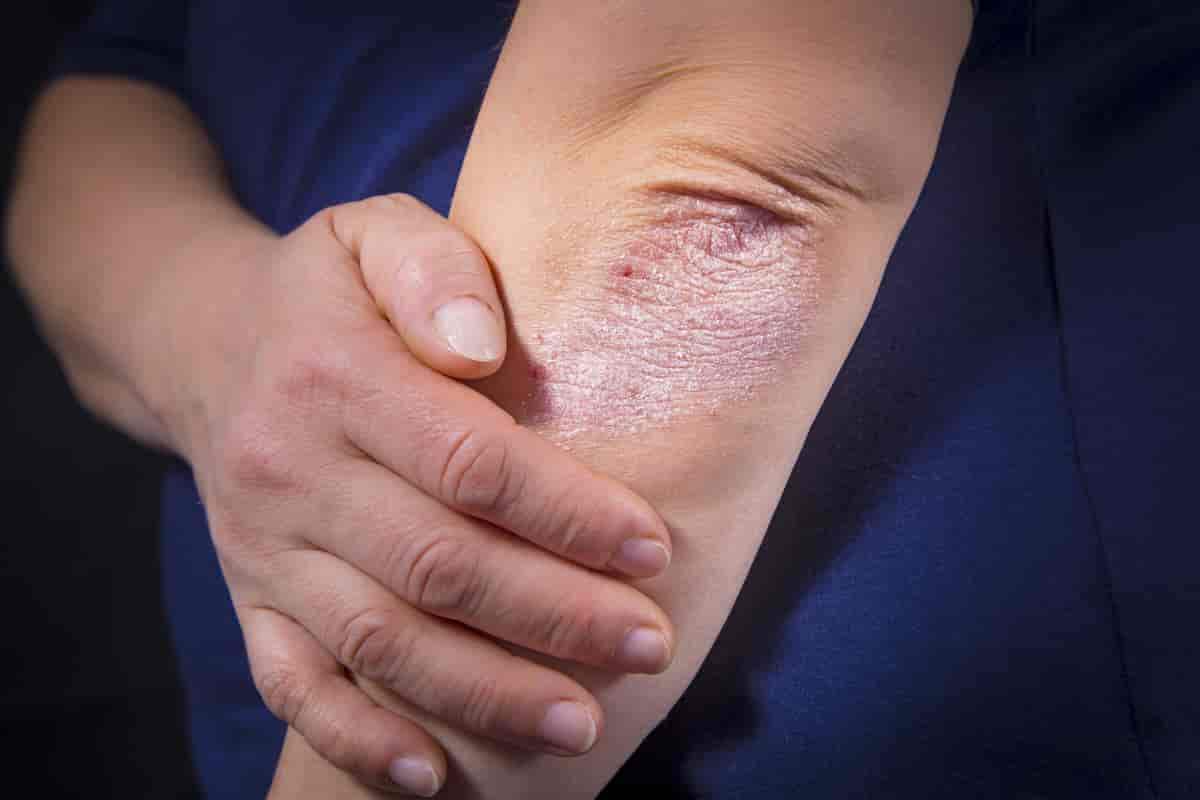
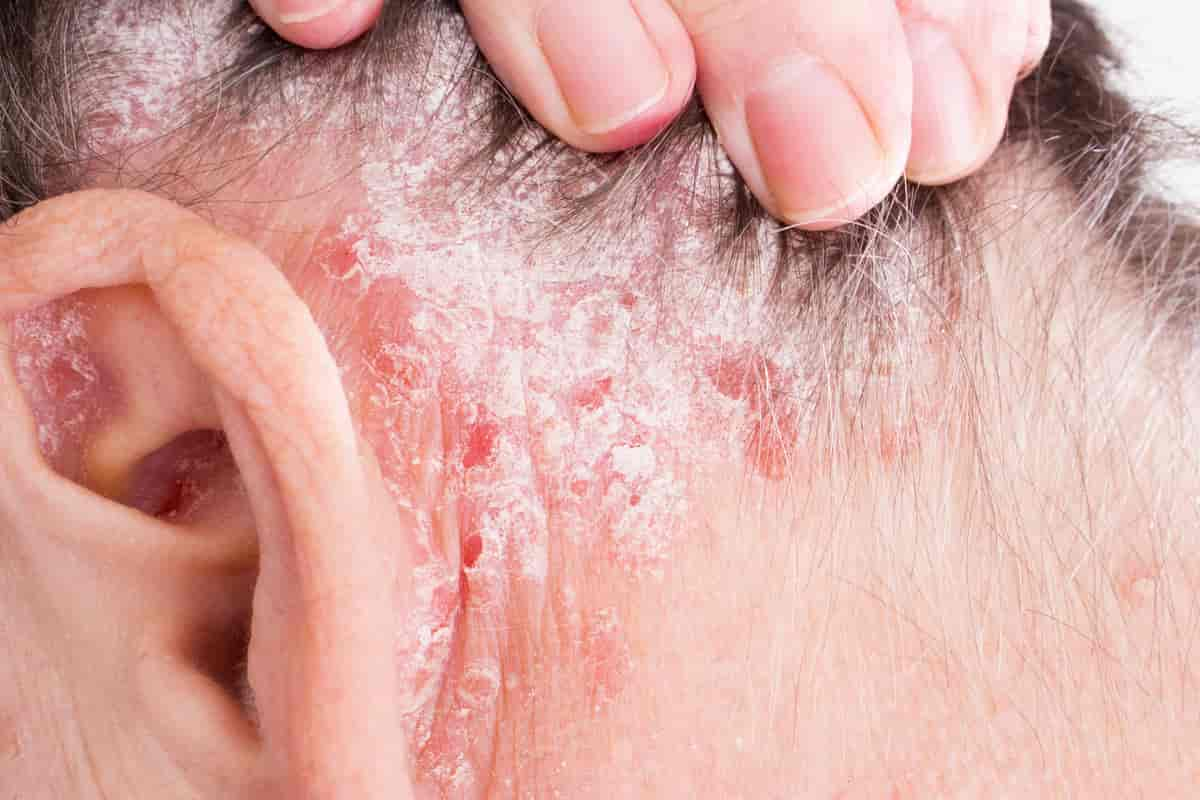
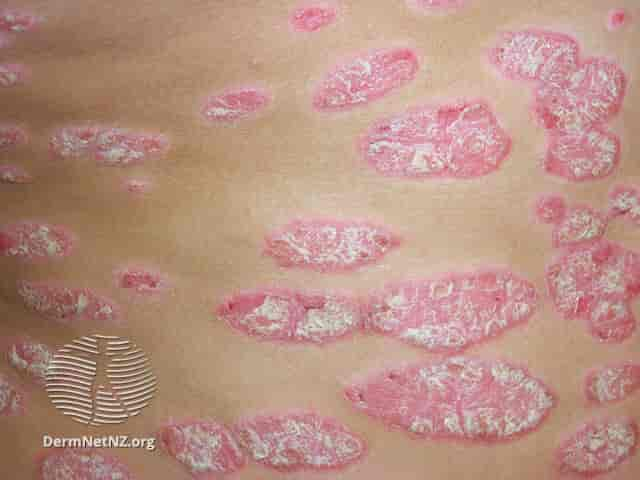
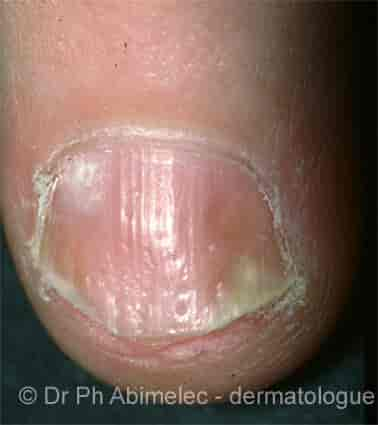


Kommentarer
Kommentarer til artikkelen blir synlig for alle. Ikke skriv inn sensitive opplysninger, for eksempel helseopplysninger. Fagansvarlig eller redaktør svarer når de kan. Det kan ta tid før du får svar.
Du må være logget inn for å kommentere.